Clasificación de los farmas
Clasificación de los farmas
1. CatecolaminasDefinición: estimula el sistema nervioso, constriñe los vasos sanguíneos periféricos, y dilatan los bronquios.
- Dobutamina:

No agregar inyecciones de clorhidrato de dobutamina a las inyecciones de bicarbonato de sodio al 5% o a ninguna otra solución fuertemente alcalina. Por incompatibilidades físicas potenciales, se recomienda que el clorhidrato de dobutamina no se mezcle con otros fármacos en la misma solución. El clorhidrato de dobutamina no debe emplearse en conjunto con otros agentes o diluyentes que contengan tanto bisulfito de sodio como etanol.
Reacciones adversas:
Ritmo cardíaco aumentado, presión sanguínea y actividad ventricular ectópica: Se ha observado un aumento en la presión sistólica de la sangre de 10-20 mmHg y un aumento en la frecuencia cardíaca de
Hipotensión: Se han descrito reducciones precipitadas en la presión sanguínea ocasionales en asociación con la terapia con clorhidrato de dobutamina. Una reducción en la dosis o una interrupción en la infusión por lo general resulta
en un retorno rápido de la presión sanguínea a sus valores basales. Sin embargo, en casos raros puede requerirse de una intervención y esta reversibilidad puede no ser inmediata.
Reacciones en los sitios de infusión intravenosa: Se ha reportado ocasionalmente flebitis. Se han descrito cambios inflamatorios locales posteriores a la infiltración; casos aislados de necrosis cutánea.
Otros efectos no comunes: Se han reportado los siguientes efectos entre
Se han reportado casos aislados de trombocitopenia.
La administración de clorhidrato de dobutamina, como cualquier otra catecolamina, puede producir una ligera reducción en la concentración del potasio en el suero, muy raramente hasta llegar a niveles de hipocaliemia.
- Dopamina:

Dosis y administración:
Este es un fármaco potente, debe ser diluido antes de administrarlo al paciente.
El clorhidrato de dopamina para inyección USP, se administra (solamente después de diluirlo) mediante infusión intravenosa.
No agregar clorhidrato de dopamina al bicarbonato de sodio para inyección u otras soluciones I.V., alcalinas, debido a que el fármaco se inactiva en soluciones alcalinas.
Velocidad de administración: El clorhidrato de dopamina para inyección, después de la dilución, se administra por vía intravenosa mediante infusión usando un catéter o aguja I.V., adecuado. Durante la administración de clorhidrato de dopamina (o cualquier medicamento potente) mediante infusión intravenosa continua, se recomienda usar un equipo de precisión para el control de volumen I.V.
Se debe calcular la dosis individual para cada paciente para lograr la respuesta hemodinámica o renal deseada con el clorhidrato de dopamina.
En el cálculo para lograr el aumento deseado en la presión sanguínea sistólica, se puede exceder la dosis óptima para la respuesta renal, requiriéndose por tanto una disminución en la velocidad de la infusión una vez que se estabilice la condición hemodinámica.
Si se ha usado de manera segura la administración a velocidades mayores de 50 mcg/kg/min en estados de descompensación circulatoria avanzada. Si la expansión innecesaria de líquidos es causa de preocupación, se puede preferir ajustar la concentración del fármaco, en vez de aumentar la velocidad de flujo de una dilución menos concentrada.
Reacciones adversas:
Se han observado las siguientes reacciones adversas, pero no hay datos suficientes para apoyar un estimado de su frecuencia.
Sistema cardiovascular: Arritmia ventricular (con dosis muy altas), latidos ectópicos, bradicardia, angina de pecho, palpitación, anormalidades en la conducción cardiaca, ensanchamiento del complejo QRS, bradicardia, hipotensión, hipertensión, vasoconstricción.
Sistema respiratorio: Disnea.
Sistema gastrointestinal: Náusea, vómito.
Sistema metabólico/nutricional: Azoemia.
Sistema nervioso central: Cefalea, ansiedad.
Sistema dermatológico: Piloerección.
Otros: Ha ocurrido gangrena de las extremidades cuando se administraron dosis altas, durante periodos prolongados, en pacientes con insuficiencia vascular oclusiva que recibieron dosis bajas de clorhidrato de dopamina.
- Epinefrina ó Lidocaína:

Dosis y administración:
La dosis de lidocaína con epinefrina es variable y va a depender del área que va a ser anestesiada, de la vascularidad de los tejidos y del número de segmentos neuronales que van a ser bloqueados. Deberá utilizarse la mínima dosis necesaria que proporcione una anestesia efectiva.
La dosis inicial de clorhidrato de lidocaína en un adulto no deberá exceder de 6mg por kg de peso corporal. Es recomendable el uso de concentraciones al 0.5% o al 1% de clorhidrato de lidocaína en infantes, para minimizar la posibilidad de reacciones tóxicas; la dosis total deberá ser reducida en proporción al peso corporal o al área que se va a anestesiar.
La solución de lidocaína con epinefrina únicamente se indica para anestesia local o regional y nunca deberá emplearse como antiarrítmico; es decir, se evitará su uso por vía intravenosa.
Reacciones adversas:
Pueden presentarse reacciones secundarias resultantes de altos niveles plasmáticos de LIDOCAÍNA debidas a una rápida absorción, a una inyección intravascular inadvertida o a un exceso en la dosis usada. Otras causas de estas reacciones son la hipersensibilidad al medicamento, idiosincrasia o disminución de la tolerancia.
Las reacciones alérgicas se caracterizan por lesiones cutáneas de inicio tardío, urticaria y otras manifestaciones de hipersensibilidad.
El tratamiento de pacientes con manifestaciones tóxicas consiste en mantener una vía aérea permeable y ventilación asistida utilizando oxígeno, si se requiere.
lidocaína con epinefrina aplicada en sitios con compromiso vascular puede causar isquemia y necrosis de la zona por disminución de la irrigación sanguínea.
- Norepinefrina:
Cajas con 10 y 50 ampolletas con 4 mg/4 ml.
Dosis y administración:
Niños:
Dosis inicial de 0.05 a 0.1 µg/kg/min.
Dosis máxima: 2 µg/kg/min.
Preparación: Diluir con SG5% (nunca con suero fisiológico) hasta concentraciones entre 4-16 mcg/mL. Administración: por vía parenteral, en perfusión continua por catéter venoso central para evitar la posibilidad de extravasación, ya que ésta puede provocar Norepinefrina-Noradrenalina 2de4 necrosis tisular. Infundir inicialmente a 8-12 mcg/min; mantenimiento 2-4 mcg/min.
Reacciones adversas:
Palidez cutánea o a lo largo de la vena en que se administra, cianosis, mareos severos, bochornos, erupción cutánea, urticaria o prurito, edema en cara, labios o párpados, sibilancias y arritmia cardiaca.
Cardiovasculares: aumenta el consumo de oxígeno miocárdico, puede producir arritmias, palpitaciones, bradicardia, taquicardia, hipertensión, dolor torácico, palidez. Puede disminuir el flujo sanguíneo a los órganos vitales, la perfusión renal y ocasionar acidosis metabólica, sobretodo en pacientes hipovolémicos. El uso prolongado de dosis elevadas de norepinefrina puede disminuir el gasto cardiaco al reducir el retorno venoso por aumento de la resistencia vascular periférica.
2. Bloqueadores Neuromusculares:
Definición: son aquellos que relajan los músculos del esqueleto interrumpiendo la transmisión de los impulsos nerviosos en la placa motora terminal.
Tienen 3 indicaciones clínicas principales:
- Relajar el sistema musculoesqueletico durante la cirugía.
- Disminuye la intención de los espasmos musculares en las convulsiones inducidas por fármacos o electricidad.
- En el manejo de pacientes conectados a un ventilador mecánico para apoyarles con la respiración.
- Atracurio:
Ampollas 25 mg/2,5 ml
Ampollas 50 mg/5 ml
Dosis y administración:
Se recomienda una dosis inicial de atracurio besilato de 0,3 a 0,6 mg/kg (dependiendo de la duración del bloqueo completo requerido), administrada en forma de bolus intravenoso para proporcionar una relajación adecuada durante 15 a 35 minutos.
Durante intervenciones quirurgicas prolongadas, puede mantenerse el bloqueo neuromuscular con dosis de mantenimiento de atracurio besilato de 0,1 a 0,2 mg/kg. La necesidad de dosis de mantenimiento debe ser determinada por los requerimientos individuales del paciente y por la respuesta. Dosis suplementarias sucesivas no provocan acumulación del efecto bloqueante neuromuscular.
Reacciones adversas:
Algunos de los efectos adversos asociados a la adminitración de bloqueantes neuromusculares están asociados a la liberación de histamia. Aunque el atracurio produce una menor liberación de histamia que la tubocurarina, puede ocasionar sofocos, edema, urticaria y jadeos. También puede producirse una reacción en sitio de la inyección.
Otros efectos adversos (por ejemplo, debilidad muscular) están asociados a los efectos farmacológicosde los fármacos bloqueantes neuromusculares y normalmente dependen de la dosis.
Aunque el atracurio tiene pocos efectos sobre la frecuencia cardiaca puede ocasionar taquicardia sinusal, quizás debido a una vasodilatación inducida por la histamina. La hipotensión puede ser significativa en sujetos con alguna enfermedad cardiovascular preexistente.
- Cisatracurio:
Ampolla de 2,5 mL conteniendo 5 mg (2 mg/mL)
Ampolla de 5 mL conteniendo 10 mg (2 mg/mL)
Ampolla de 10 mL conteniendo 20 mg (2 mg/mL)
Vial de 30 mL conteniendo 150 mg (5 mg/mL)
Dosis y vía de administración:
Intubación endotraqueal:
- Adultos:
IV: 0,15-0,2 mg/kg. Condiciones excelentes para la intubación endotraqueal en 120 segundos
- Niños:
IV: 0,15 mg/kg
Mantenimiento de la relajación neuromuscular:
- Adultos:
bolos IV: 0,02-0,1 mg/kg (10-50% de la dosis de intubación) según precise. La administración de 0,03 mg/kg proporciona 20 min. de bloqueo neuromuscular
perfusión IV: 1-5 mcg/kg/min
- Niños:
bolos IV: 0,02 mg/kg según precise. Esta dosis proporciona aproximadamente 9 minutos de bloqueo neuromuscular. En niños con menos de 2 años dosis de 0,03 mg/kg prolonga el bloqueo durante 25 minutos durante la anestesia con opiáceos
perfusión IV: igual que en adultos (niños de 2 a 12 años)
Pretratamiento (dosis diezmo, de cebado o priming dose)
IV: 10% de la dosis de intubación, administrar 3-5 min antes de la dosis de relajante.
Reacciones adversas:
Algunas reacciones adversas, como: erupción cutánea, rubor, bradicardia, hipotensión y broncoespasmo, se consideraron posiblemente atribuibles al medicamento; sin embargo, su frecuencia fue menor al 0.5%.
- Pancuronio:
Ampolla de 2 ml conteniendo 4 mg (2 mg/ml)
Dosis y vía de administración:
Intubación endotraqueal:
- Adultos y niños > 1 mes:
IV: 0,04-0,1 mg/kg. Con una dosis de 0,06 mg/lg se consiguen condiciones ideales para la intubación en 2-3 min.
Mantenimiento de la relajación neuromuscular:
- Adultos y niños > 1 mes:
bolos IV: 0,01-0,05 mg/kg según precise. La administración de 0,01-0,02 mg/kg proporciona 20-40 min. de bloqueo adicional
perfusión IV: 1-15 mcg/kg/min
Pretratamiento (dosis diezmo, de cebado o priming dose)
IV: 10% de la dosis de intubación, administrar 3-5 min antes de la dosis de relajante.
Reacciones adversas:
Aumento de frecuencia del pulso y del gasto cardíaco, ligera o moderada elevación de presión arterial, disminución de PIO, miosis.
- Vecuronio

Dosis y vía de administración:
- Vía de administración: Intravenosa.- Adultos y niños mayores de 9 años: Inicial: 80 a 100 µg/kg
- Mantenimiento: 10 a 15 µg/kg, 25 a 40 minutos después de la dosis inicial.
Reacciones adversas:
El efecto adverso más frecuente consiste en la extensión de la acción farmacológica del medicamento más allá del tiempo necesario. Este puede variar desde debilidad del músculo hasta prolongada y profunda parálisis de músculo esquelético, resultando en insuficiencia respiratoria o apnea. La administración de bromuro de vecuronio ha sido asociada con raros sucesos de hipersensibilidad (broncoespasmo, hipotensión, taquicardia, urticaria o eritema).
3. Anticovalsivos:
Definición:son aquellos que inhiben la transmisión neuromuscular, estos se escriben para:
- Tratamiento a largo plazo de la epilepsia crónica (convulsiones recurrentes).
- Tratamiento a cierto plazo de convulsiones aisladas agudas no causadas por epilepsia, por ejemplo convulsiones después de una cirugía por traumatismo cerebral.
- Hidantoinas (DFH)
Cajas con 20, 30 y 50 tabletas de 100 mg en envase de burbuja.
Frascos con 20, 30 y 50 tabletas de 100 mg.
Dosis y vía de administración:
Vía intravenosa. 100-250 mg (la administración por esta vía no debe exceder de 50 mg por minuto). Se pueden administrar de 100 a 150 mg 30 minutos más tarde en caso de ser necesario. La administración por vía intramuscular, no se recomienda.
Reacciones adversas:
Su administración puede ocasionar erupciones cutáneas, mareos y alteraciones gastrointestinales moderadas. El uso crónico de la hidantoina puede ocasionar depleción del ácido fólico y anemia megaloblástica, osteomalacia e hipocalcemia, neuropatía periférica, hiperplasia gingival e hirsutismo.
- Fenobarbital
Dosis y vía de administración:
Oral.
Adultos: La dosis inicial es de 60-120 mg/kg/día, en dosis única diaria.Niños: La dosis inicial es de 3-6 mg/kg/día dividida de preferencia en dos dosis al día.
Dosis mayores deberán ser determinadas por el médico especialista.
Reacciones adversas:
La más común, que ocurre en 1 de cada 3 pacientes es la somnolencia.
Con una frecuencia de menos del 1%, se han descrito:
Sistema nervioso: agitación, confusión, hipercinesia, ataxia, depresión del SNC, pesadillas, nerviosismo, perturbaciones psiquiátricas, alucinaciones, insomnio, ansiedad, mareos y pensamientos anormales.
Sistema respiratorio : hipoventilación, apnea.
Sistema cardiovascular : bradicardia, hipotensión, síncope.
Aparato digestivo : náuseas, vómitos, estreñimiento.
Otras reacciones reportadas: Dolor de cabeza, reacciones en el lugar de inyección, reacciones de hipersensibilidad (angioedema de la piel, erupciones exfoliativas, dermatitis), fiebre, daño hepático, y anemia megaloblástica
Tras el uso prolongado de altas dosis de fenobarbital pueden ocurrir tolerancia, dependencia psicológica y dependencia física A medida que se desarrolla la tolerancia al fenobarbital son necesarias dosis mayores para mantener el mismo nivel de eficacia. Sin embargo, la tolerancia a una dosis mortal no aumenta más de dos veces. Mientras esto ocurre, el margen entre la dosis terapeútica y la dosis mortal se va haciendo más pequeño
Los síntomas de la intoxicación aguda con fenobarbital incluyen andar vacilante, problemas del habla, y nistagmo sostenido. Los signos mentales de intoxicación crónica incluyen confusión, falta de juicio, irritabilidad, insomnio y quejas.
Oral.
Adultos: La dosis inicial es de 60-120 mg/kg/día, en dosis única diaria.Niños: La dosis inicial es de 3-6 mg/kg/día dividida de preferencia en dos dosis al día.
Dosis mayores deberán ser determinadas por el médico especialista.
Reacciones adversas:
La más común, que ocurre en 1 de cada 3 pacientes es la somnolencia.
Con una frecuencia de menos del 1%, se han descrito:
Sistema nervioso: agitación, confusión, hipercinesia, ataxia, depresión del SNC, pesadillas, nerviosismo, perturbaciones psiquiátricas, alucinaciones, insomnio, ansiedad, mareos y pensamientos anormales.
Sistema respiratorio : hipoventilación, apnea.
Sistema cardiovascular : bradicardia, hipotensión, síncope.
Aparato digestivo : náuseas, vómitos, estreñimiento.
Otras reacciones reportadas: Dolor de cabeza, reacciones en el lugar de inyección, reacciones de hipersensibilidad (angioedema de la piel, erupciones exfoliativas, dermatitis), fiebre, daño hepático, y anemia megaloblástica
Tras el uso prolongado de altas dosis de fenobarbital pueden ocurrir tolerancia, dependencia psicológica y dependencia física A medida que se desarrolla la tolerancia al fenobarbital son necesarias dosis mayores para mantener el mismo nivel de eficacia. Sin embargo, la tolerancia a una dosis mortal no aumenta más de dos veces. Mientras esto ocurre, el margen entre la dosis terapeútica y la dosis mortal se va haciendo más pequeño
Los síntomas de la intoxicación aguda con fenobarbital incluyen andar vacilante, problemas del habla, y nistagmo sostenido. Los signos mentales de intoxicación crónica incluyen confusión, falta de juicio, irritabilidad, insomnio y quejas.
- Carbamazepina
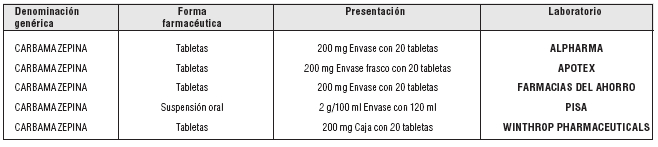
Dosis y vía de administración:
Suspensión:
Debe agitarse antes de tomarse y puede ser administrada durante, después o entre las comidas, con el siguiente esquema:
Una cucharada es igual a 5 ml, lo que equivale a 100 mg.
Para niños menores de 4 años, la dosis inicial es de
En mayores de cuatro años, la dosis inicial debe ser de 100 mg/día, con incrementos semanales de 100 mg.
La dosis de mantenimiento en ambos casos es de
Niños menores de 1 año:
Niños de
Niños de
Niños de
Adultos: Dosis de
Reacciones adversas:
Las reacciones adversas que pueden presentarse con la carbamazepina son bien conocidas. Las más graves y frecuentes se refieren la sistema hematológico, el hígado, la piel y el sistema cardiovascular. Si estas reacciones revistiesen una gravedad tal que fuera necesario discontinuar el fármaco, el médico debe tener en cuenta que una abrupta retirada puede desembocar en un recrudecimiento de las crisis epilépticas incluso un estado epiléptico potencialmente fatal. Sin embargo, no hay evidencia de que la carbamazepina produzca adicción ni dependencia física o psicológica.
Las reacciones adversas más frecuentes particularmente en la fase inicial de tratamiento son los mareos, somnolencia, ataxia y náuseas/vómitos. Para minimizar estos efectos se debe comenzar con dosis bajas aumentando progresivamente las mismas. En los primeros días de tratamiento e inmediatamente después de un aumento de la dosis, puede aparecer somnolencia durante unos días. Otros efectos de la carbamazepina sobre el sistema nervioso central incluyen visión borrosa, confusión, cefaleas, fatiga, diplopía o alucinaciones visuales. Con el tiempo, estos efectos adversos desaparecen, pero pueden volver si las dosis del fármaco son excesivas para el paciente en cuestión. Otras reacciones adversas descritas en la literatura son alteraciones de la coordinación u oculomotoras, nistagmo, alteraciones del habla, movimientos anormales involuntarios, agitación, neuritis periférica, parestesias, depresión, tinnitus e hiperacusia.
- Benzodiazepinas
- Diazepam

Dosis y vía de administración:
Anestesiología:
Premedicación: 10-20 mg I.M. (Niños 0.1-0.2 mg/kg) una hora antes de la inducción de la anestesia.
Inducción de la anestesia: 0.2-0.5 mg/kg I.V.
Sedación basal antes de procedimiento, exámenes e intervenciones: 10-30 mg I.V. (niños 0.1-0.2 mg/kg).
Status epilepticus: 0.15-0.25 mg/kg I.V., repetir después de10-15 minutos. Dosis máxima: 3 mg/kg en 24 horas.
Estados de excitación: (Estados agudos de ansiedad y pánico, delirium tremens). Inicialmente 0.1-0.2 mg/kg I.V., pudiendo repetir a las 8 horas hasta que los síntomas cedan a cambiar la vía oral.
Reacciones adversas:
El DIAZEPAM es bien tolerado. Posee un amplio margen de seguridad, lo que se ha confirmado por medio de estudios toxicológicos y farmacocinéticos, pero puede llegar a presentar somnolencia, fatiga, resequedad de boca, debilidad muscular y reacciones alérgicas. Otras que son menos frecuentes: amnesia anterógrada, confusión, constipación, depresión, diplopía, hipersalivación, disartria, dolor de cabeza, hipotensión, aumento o disminución de la libido, náusea, temor, incontinencia o retención urinaria, vértigo y visión borrosa. Muy raramente, elevación de las transaminasas y fosfatasa alcalina, así como reacciones paroxísticas como excitación aguda, ansiedad, trastornos del sueño y alucinaciones.
2. Clonazepan
Presentaciones:

Dosis y vía de administración:
clonazepan es administrado por vía oral. Es recomendable administrar 3 dosis iguales diarias. Si no son dosis iguales, las mayores dosis deben darse en la noche. La dosificación del CLONAZEPAM debe ser ajustada cuidadosa y lentamente de acuerdo con los requerimientos y respuesta del paciente.
CLONAZEPAM no debe suspenderse abruptamente, sobre todo después de
largos periodos o de dosis terapéuticas altas, debido a que puede precipitar crisis convulsivas, estados epilépticos u otra sintomatología de abstinencia. Si CLONAZEPAM debe ser descontinuado en pacientes que han recibido una terapia prolongada, se recomienda disminuir la dosis gradualmente. Se puede indicar la sustitución por otro antiepiléptico durante la suspensión del tratamiento con CLONAZEPAM.
Los pacientes con problemas de adicción (alcohólicos o farmacodependientes), deben ser monitoreados cuidadosamente cuando reciben CLONAZEPAM u otros psicotrópicos debido a la predisposición de éstos a la habituación o adicción.
Dosis pediátricas: La dosis pediátrica inicial no debe exceder de 0.05 mg/kg diarios en 2 ó 3 dosis. La dosificación puede incrementarse en no más de 0.5 mg cada tercer día, hasta que se controlen las crisis con un mínimo de efectos secundarios. La dosis de mantenimiento pediátrico no debe exceder de 0.2 mg/kg diariamente.
La dosis usual de inicio para niños mayores de 10 años o con peso mayor de
Dosis para adultos: La dosis inicial para adultos no debe exceder de 1.5 mg diarios. La dosis puede ser incrementada en
Advertir al paciente la posibilidad de amnesia anterógrada (olvido de acontecimientos próximos).
Los efectos secundarios son frecuentes y afectan principalmente al SNC. Sólo 50% de los pacientes experimenta somnolencia transitoria durante los primeros días del tratamiento, seguida de sedación y ataxia, especialmente en ancianos. Con frecuencia se presentan mareos, cefalea, confusión, depresión, disartria, cambios en la libido, temblor, incontinencia y retención urinarias, náusea, vómito, diarrea, sequedad de boca y dolor epigástrico.
3. Lorazepam
Presentaciones:

Dosis y vía de administración:
Oral.
Para ansiedad moderada, la dosis crónica promedio usual es de 2 a 4 mg diarios en dosis individuales; para la ansiedad severa, 3 a 7.5 mg al día en dosis divididas. Para el insomnio debido a ansiedad o estrés situacional transitorio, una dosis de 2 a 4 mg, usualmente antes de dormir, es apropiada para la mayoría de los pacientes.
Para resultados óptimos, el tratamiento se debe de personalizar de acuerdo con la respuesta del paciente. La dosis recomendada de LORAZEPAM para adultos diariamente es de 2 mg en dosis divididas de 1 mg y 1 mg.
Diariamente, la dosis deberá incrementarse o ir en decremento dependiendo de la tolerancia y la respuesta.
Reacciones adversas:
Las reacciones adversas más frecuentemente reportadas son: somnolencia. Otras reacciones adversas reportadas son los mareos, debilidad, fatiga y letargia, desorientación, ataxia, náuseas, alteración del apetito, cambio de peso, depresión visión borrosa y diplopia, agitación psicomotora, disturbio del sueño, vómito, disturbio de la libido, cefalea, reacciones dermatológicas. Disturbios en el sistema gastrointestinal, oídos, nariz y garganta, músculo esquelético y sistema respiratorio. Se han encontrado efectos de irritabilidad y excitabilidad, debidos al consumo de benzodiazepinas. En raras ocasiones se ha presentado, confusión mental, tartamudeo, anormalidades en la amnesia anterógrada transitoria o deterioro de la memoria, reacciones paradójicas e hipotensión.
Los estudios controlados a largo plazo, de 3 a 13 semanas de duración, indican que el LORAZEPAM no tiene efecto significativo sobre la función hepática, renal, hematopoyética o metabólica.
Se ha demostrado que una dosis de 4 mg de LORAZEPAM es efectiva para inducir y mantener el sueño.
Durante el desarrollo de estudios clínicos de 6 meses de duración, no se reportaron evidencias de tolerancia o dependencia al lorazepam, aunque se ha observado el desarrollo de tolerancia a la sedación y daño motor, producidos por el LORAZEPAM después de tratamiento crónico.
4. Antimigrañosos
Definición: fármacos que comvaten los sintomas como la vasodilatación, la liberación de sustancias vasoactivas y las proinflamatorias de los nervios de un sistema trijemino activado.
- Almotriptán
ALMOGRAN, comp. 6.25 y 12,5 mg . ALMIRALL-PRODESFARMA
Dosis y vía de administración:
Almogran debe tomarse, acompañado de líquidos, tan pronto como sea posible después del inicio de la cefalea de origen migrañoso, pero también es efectivo si se toma más tarde.
Almotriptán no se debe emplear en la profilaxis de la migraña.
Los comprimidos se pueden tomar con o sin alimentos.
Adultos (18-65 años)
La dosis recomendada es de 12,5 mg de almotriptán. Se puede tomar una segunda dosis si los síntomas reaparecen en el plazo de 24 horas. Esta segunda dosis puede administrarse siempre que exista un intervalo mínimo de dos horas entre ambas tomas.
No se ha estudiado en ensayos controlados la eficacia de una segunda dosis en el tratamiento del mismo ataque cuando la dosis inicial no es efectiva. Por lo tanto, si el paciente no responde a la primera dosis, no debe administrarse una segunda dosis para la misma crisis.
La dosis máxima recomendada es de dos dosis en 24 horas.
Niños y adolescentes (menores de 18 años)
No se dispone de datos relativos al uso de almotriptán en niños y adolescentes. Por lo tanto, no se recomienda su uso en este grupo de edad.
Ancianos (mayores de 65 años)
No se necesita ajustar la dosis en ancianos. La seguridad y eficacia de almotriptán en pacientes mayores de 65 años no se ha evaluado sistemáticamente.
Reacciones adversas:
Se han producido serios accidentes, algunos de ellos fatales, se han producido después de la administración de agonistas de los receptores 5-HT1. En general, el almotriptán es bien tolerado, siendo la mayor parte de la reacciones adversas ligeras o moderadas y pasajeras. Las reacciones adversas más comunes durante el tratamiento con almotriptan son naúsea, somnolencia, dolor de cabeza, parestesias y sequedad de boca. En los estudios clínicos abiertos en los que los pacientes pudieron tratar con almotriptán ataques múltiples de migraña, el 5% de los pacientes discontinuaron el tratamiento debido a efectos secundarios.
- Eletriptán
Caja con 2 tabletas de 40 mg.
Caja con 2 tabletas de 80 mg.
Dosis y vía de administración:Las tabletas de eletriptán se deben tomar lo más pronto posible después del comienzo de la cefalea migrañosa pero también son efectivas si se toman más adelante.
Las tabletas de eletriptán no se deben usar de forma profiláctica.
Las tabletas se deben tragar completas con agua.
Reacciones adversas:Faringitis y rinitis; somnolencia, dolor de cabeza, mareo, hormigueo o sensación anormal, hipertonía, hipoestesia y miastenia; vértigo; palpitaciones y taquicardia; rubefacción; sensación de opresión en la garganta; dolor abdominal, náuseas, boca seca y dispepsia; sudoración; dolor de espalda, mialgia; sensación de calor, astenia, síntomas torácicos (dolor, sensación de opresión, presión), escalofríos y dolor.
- Rizatriptan
Tabletas de disolución oral instantáneas de 10 mg, 2 tabletas.
Tabletas de 5 mg, 2 tabletas
Dosis y vía de administración:
La dosis recomendada es de 10 mg. La experiencia clínica ha demostrado que esa dosis proporciona el beneficio clínico óptimo.
El alivio (disminución de la cefalea hasta ser leve o desaparecer) puede ocurrir en los 30 minutos siguientes a la administración.
Repetición de la dosis: Se deben dejar pasar por lo menos dos horas antes de tomar otra dosis. No se deben tomar más de 30 mg en un periodo de 24 horas.
Si la cefalea recurre antes de 24 horas: Si la cefalea reaparece después del alivio del ataque inicial, se pueden tomar dosis adicionales, dentro de los límites antes indicados.
Si no ha habido respuesta: En los ensayos controlados no se ha examinado la eficacia de una segunda dosis para tratar el mismo ataque de migraña cuando la primera dosis ha resultado ineficaz.
Los estudios clínicos han mostrado que los pacientes que no responden al tratamiento de un ataque aún pueden responder al tratamiento de ataques subsiguientes.
Reacciones adversas:
Al igual que todos los medicamentos, este medicamento puede producir efectos adversos, aunque no todas las personas los sufran. Los siguientes efectos adversos pueden producirse con este medicamento.
En estudios en adultos, los efectos adversos comunicados con más frecuencia fueron mareos, somnolencia y cansancio.
Frecuentes: pueden afectar hasta 1 de cada 10 personas
- sensación de hormigueo (parestesia), dolor de cabeza, menor sensibilidad en la piel (hipoestesia), disminución de la agudeza mental, insomnio,
- ritmo cardiaco rápido o irregular (palpitación),
- rubor (enrojecimiento de la cara que dura un breve tiempo),
- molestias de garganta,
- malestar (náuseas), boca seca, vómitos, diarrea, indigestión (dispepsia),
- sensación de pesadez en partes del cuerpo, dolor de cuello, entumecimiento,
- dolor en el abdomen o pecho
- Zolmitriptán
ZOMIG 2.5 mg, 2 tabletas
ZOMIG RAPIMELT 2.5 mg, 2 tabletas dispersables
ZOMIG RAPIMELT 2.5 mg, 2 tabletas dispersables
Dosis y vía de administración:
Reacciones adversas:
Adultos:
Oral. Inicial, 1.25 a 2.5 mg, que puede repetirse, si es necesario, en 2 h. La dosis única máxima es de 5 mg. No se deben administrar más de 10 mg en 24 h.
No se ha establecido su eficacia ni su seguridad en menores de 18 años.
La mayor de las reacciones adversas del zolmitriptán son ligeras y pasajeras y no producen efectos a largo plazo. Algunos de los efectos secundarios observados en > 2% de los pacientes con una frecuencia superior a la del placebo incluyen astenia, dolor torácico (sin especificar), síndrome de presión torácica, diaforesis, mareos, somnolencia, dispepsia, disfagia, sofocos, hiperestesias, mialgia, naúsea/vómitos, presión o dolor en el cuello y garganta, parestesias, vértigo, sensación de frío/calor y xerostomía.
Se han descrito algunos casos raros de accidentes cardíacos después de la administración de zolmitriptán, incluyendo angina, vasoespasmo coronario, isquemia transitoria del miocardio e infarto de miocardio.











Reacciones adversas:





Reacciones adversas:



Dosis y vía de administración:

– Adultos, oral:
Comprimidos: 2,5-5 mg/8 horas.
Solución oral: 10-15 ml (3-4,5 mg)/8 horas. Si fuera necesario, podría administrarse el doble de la dosis.
– Niños, oral:
Comprimidos: La dosis debe individualizarse en función del peso del niño, a una dosis de 0,075 mg/kg/8 horas. En función de esta dosis, se establece la siguiente posología general:
a) Niños de más de 30 kg: 2,5-5 mg/8 horas.
b) Niños entre 20-30 kg: 1,25-2,5 mg/8 horas.
c) Niños de menos de 20 kg: 0,625-1,25 mg/8 horas.
Solución oral: La dosis debe individualizarse en función del peso del niño, a una dosis de 0,075 mg/kg/8 horas.
En función de esto, se recomienda el siguiente ajuste posológico, según viene descrito en el documento multimedia adjunto:
Si fuera necesario, podría administrarse el doble de la dosis.
NORMAS PARA LA CORRECTA ADMINISTRACIÓN:
Los comprimidos de terbutalina se ingerirán con ayuda de un vaso de agua, y con o sin las comidas. Las soluciones pueden tomarse directamente con la cucharilla dosificadora o diluirse en agua, zumos de frutas o cualquier otro líquido.
Los comprimidos durules se deben ingerir enteros, sin partirlos ni masticarlos, con la ayuda de un vaso de agua.


Se han descrito algunos casos raros de accidentes cardíacos después de la administración de zolmitriptán, incluyendo angina, vasoespasmo coronario, isquemia transitoria del miocardio e infarto de miocardio.
5. Fármacos para el dolor
Definición: Los medicamentos que pueden ser usados para el dolor pueden ser analgésicos, antiinflamatorios o relajantes musculares. Así que para tener un mejor efecto para aliviar el dolor, es importante saber cuál es el medicamento más indicado para cada tipo de dolor, ya que posee causas diferentes.
- Ibuprofeno
Presentaciones:

Dosis y vía de administración:
La administración de Ibuprofeno es por vía oral.
Es posible administrar dosis diarias de hasta 3,200mg en dosis divididas para el tratamiento de la artritis reumatoide y la osteoartritis, aun cuando la dosis total habitual es de 1,200 a 1,800mg, también es posible reducir la dosis con fines de mantenimiento para el dolor leve a moderado, especialmente en la dismenorrea primaria la dosis habitual es de 400mg cada 4 a 6 horas según sea necesario, puede ingerirse con leche o alimentos para minimizar los efectos colaterales gastrointestinales. En general, se recomiendan dosis de 200 a 400mg cada 6 horas.
Reacciones adversas:
En 10 a 15% de los pacientes se ha suspendido la administración de Ibuprofeno debido a intolerancia a la sustancia. Del 5 al 15% presentan datos de intolerancia gastrointestinal, lo más común son epigastralgias, náuseas, pirosis, sensación de plenitud en tracto gastrointestinal la pérdida oculta de sangre es infrecuente.
Otras reacciones secundarias reportadas son trombocitopenia erupciones cutáneas, cefalea, mareos y visión borrosa, en algunos casos se presentó ambliopía tóxica, retención de líquidos y edema.
Se aconseja la suspensión del fármaco en los pacientes que presentan alteraciones oculares.
Otros efectos reportados con el uso de Ibuprofeno son diarrea, constipación; en pacientes asmáticos se ha reportado obstrucción de vías respiratorias por la retención de líquidos, puede presentarse una insuficiencia cardíaca congestiva o edema pulmonar en enfermos con función cardíaca límite.
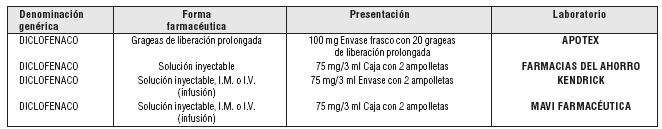
- Diclofenaco
Presentaciones:


Dosis y vía de administración:
Oral, intramuscular e intravenosa por infusión.
La dosis oral va de 100 a 200 mg diariamente.
Adultos: Sólo aplicar las ampolletas durante dos días, y en caso necesario, se puede proseguir con grageas de Diclofenaco.
Intramuscular: En general, la dosis es una ampolleta diaria de 75 mg por vía intraglútea profunda en el cuadrante superior externo. Sólo de manera excepcional, en casos graves se pueden administrar dos inyecciones diarias de 75 mg con un intervalo de varias horas.
En los ataques de migraña, el empleo inicial es de una ampolleta de 75 mg administrada lo antes posible. La dosis total no deberá exceder de 175 mg el primer día.
Niños: La administración intravenosa se lleva a cabo mediante infusión lenta. Para el tratamiento del dolor postoperatorio de moderado a severo, infundir 75 mg en forma continua en un periodo de 30 minutos a dos horas. Si es necesario, puede retirarse después de pocas horas, pero la dosis no debe exceder de 150 mg en 24 horas.
Para la prevención de dolor postoperatorio, administrar por infusión 25 a 50 mg después de la cirugía, en un periodo de 15 minutos a 1 hora, seguidos de una infusión continua de aproximadamente 5 mg por hora, hasta una dosis máxima de 150 mg en 24 horas.
Las infusiones intravenosas deberán realizarse inmediatamente después de preparar las soluciones para la infusión. No deberán conservarse las soluciones preparadas para infusión. Sólo se deben usar soluciones claras; si se observan cristales o precipitación de la solución, no se debe administrar la infusión. La solución inyectable de Diclofenaco sódico no se debe administrar por infusión intravenosa en bolo. No se recomienda la administración de Diclofenaco Solución Inyectable en niños.
Reacciones adversas:
En términos generales se consideran reacciones adversas frecuentes cuando su incidencia es mayor de 10%, ocasionales entre 1 a 10%; reacciones adversas entre 0.001 a 1%, en casos aislados menos de 0.001%.
Las reacciones adversas se mencionan de acuerdo con el sitio de afección.
Tracto gastrointestinal: Dolor epigástrico, otros trastornos gastrointestinales como náusea, vómito, diarrea, calambres abdominales, dispepsia, flatulencia y anorexia. Raras veces: hemorragias gastrointestinales (hematemesis, melena, diarrea sanguinolenta), úlcera gástrica o intestinal con o sin hemorragia o perforación. Casos aislados: estomatitis aftosa, glositis, lesiones esofágicas, estenosis intestinales por deformación de “diafragmas”, trastornos intestinales bajos como colitis hemorrágica inespecífica y exacerbación de la colitis ulcerosa o enfermedad de Crohn, estreñimiento y pancreatitis.
Sistema nervioso central: En ocasiones: cefalea, mareo o vértigo. Rara vez: somnolencia. Casos aislados: trastornos de la sensibilidad, inclusive parestesias, trastornos de la memoria, desorientación, insomnio, irritabilidad, convulsiones, depresión, ansiedad, pesadillas, temblor, reacciones psicóticas, meningitis aséptica.
- Nimesulida
Presentaciones:

Dosis y vía de administración:
Adultos: La dosis consistirá de una tableta cada 12 horas que puede ser aumentada a dos tabletas cada 12 horas, dependiendo de la sintomatología de la enfermedad y la respuesta del paciente.
Se recomienda tomar el medicamento después de los alimentos.
Dismenorrea: Se recomienda tomar una tableta cada 12 horas por 10 días iniciando el tratamiento cinco días antes del sangrado.
Reacciones adversas:
A las dosis recomendadas es bien tolerado, ocasionalmente se observa la aparición de efectos secundarios como pirosis, náuseas, vómito, diarrea y gastralgias leves y transitorias, tal vez a tal grado que se requiera la suspensión del tratamiento. Se han reportado casos raros de erupción cutánea de tipo alérgico.
De manera similar a lo que sucede con otros fármacos no esteroides, podría causar vértigo y somnolencia, aunque no el síndrome de Stevens‑Johnson.
- Naproxeno
Presentaciones:

Dosis y vía de administración:
En la población pediátrica, la dosificación es la siguiente:
Dosis de inicio de 10 mg/kg seguida por 2.5 a 5 mg/kg cada 8 horas. La dosis no deberá exceder de 15 mg/kg al día después del primer día de tratamiento.
En caso de artritis reumatoide juvenil, la dosis usual es de 10 mg/kg diariamente, dividida en dos tomas con intervalos de 12 horas, junto con los alimentos.
Para artritis reumatoidea, osteoartritis y espondilitis anquilosante la terapia inicial es de 1,000 mg al día, en dos tomas o en dosis única.
Durante la administración prolongada, la dosis de Naproxeno se puede aumentar o disminuir, dependiendo de la respuesta clínica del paciente. Una dosis diaria menor puede ser suficiente para la administración prolongada.
Las dosis en la mañana y en la noche no tienen que ser de la misma magnitud, y no es necesaria la administración del fármaco más de dos veces al día.
Reacciones adversas:
Oral: úlceras pépticas, perforación o hemorragia gastrointestinal, dolor epigástrico, cefaleas, náuseas, vómitos, diarrea, flatulencia, constipación, dispepsia, dolor abdominal, melena, hematemesis, estomatitis ulcerosa, exacerbación de colitis y enfermedad de Crohn; edema periférico moderado, HTA, zumbido de oídos, vértigo, somnolencia.
Rectal: tenesmo, proctitis, hemorragia vaginal o sensación de molestia, dolor, ardor o picor.
- Paracetamol
Presentaciones:

Dosis y vía de administración:
Adultos: La dosis normal para analgesia y el control de la fiebre es de 325 a 1,000 mg cada cuatro horas, hasta un máximo de 4 gramos al día.
Pacientes con insuficiencia renal: Se recomienda aumentar el intervalo de administración a seis horas en los pacientes con daño renal moderado (tasa
de filtración glomerular entre 10 a 50 ml/min), y a ocho horas en los pacientes cuya tasa de filtración glomerular sea menor de 10 ml/min.
de filtración glomerular entre 10 a 50 ml/min), y a ocho horas en los pacientes cuya tasa de filtración glomerular sea menor de 10 ml/min.
La vida media del Paracetamol se prolonga en los pacientes con daño hepático, pero no se ha definido la necesidad de realizar ajustes en la dosis del medicamento en este grupo de pacientes y, en general, se considera seguro administrar la dosis normal en pacientes con padecimientos hepáticos crónicos estables.
La dosificación sugerida en niños es la siguiente:

Reacciones adversas:

Reacciones adversas:
Paracetamol ha sido asociado al desarrollo de neutropenia, agranulocitopenia, pancitopenia y leucopenia.
De manera ocasional, también se han reportado náusea, vómito, dolor epigástrico, somnolencia, ictericia, anemia hemolítica, daño renal y hepático, neumonitis, erupciones cutáneas y metahemoglobinemia.
El uso prolongado de dosis elevadas de Paracetamol puede ocasionar daño renal y se han reportado casos de daño hepático y renal en alcohólicos que estaban tomando dosis terapéuticas de Paracetamol.
La administración de dosis elevadas puede causar daño hepático e incluso necrosis hepática.
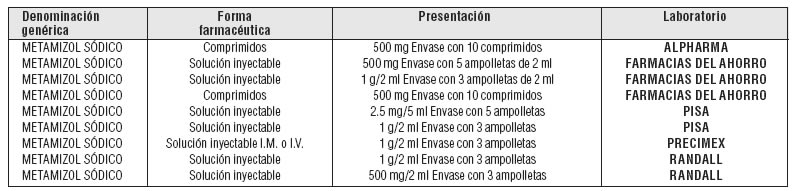
- Dipirona o Metamizol Sódico

Dosis y vía de administración:
Oral: 500 mg cada 8 horas.
Vía parenteral I.M. e I.V.:
Adultos y niños mayores de 12 años: 2 g por vía I.M. profunda o I.V. lenta
(3 minutos) cada 8 horas.
(3 minutos) cada 8 horas.
Se debe estar preparado para el tratamiento de choque. Antes de la administración, la solución deberá tener la temperatura corporal. La velocidad de la inyección es la causa más común de una caída crítica de la presión sanguínea y choque, por lo que se deben administrar en forma lenta a 1 ml/min y con el paciente en decúbito. Vigilar la presión sanguínea, frecuencia cardíaca y respiración. Metamizol Sódico no debe mezclarse con otros fármacos en la misma jeringa, debido a la posibilidad de incompatibilidad. A niños mayores de 3 meses o con un peso mayor a 5 kg, la inyección se debe aplicar por vía I.M.
Reacciones adversas:
Los principales efectos adversos del Metamizol Sódico se deben a reacciones de hipersensibilidad: las más importantes son discrasias sanguíneas (agranulocitosis, leucopenia, trombocitopenia) y choque.
Ambas reacciones son raras, pero pueden atentar contra la vida y presentarse aun cuando se haya usado Metamizol Sódico a menudo sin complicaciones; en estos casos se debe descontinuar de inmediato la medicación. En muy pocas ocasiones se puede observar síndrome de Lyell y Stevens-Johnson. En pacientes predispuestos se puede observar crisis de asma. En pacientes con historia de enfermedad renal preexistente se han presentado trastornos renales temporales. En pacientes con hiperpirexia y/o después de la aplicación demasiado rápida, se puede presentar una caída crítica de la presión sanguínea dependiente de la dosis. En el sitio de aplicación I.V. se puede presentar dolor y/o reacciones locales y flebitis.
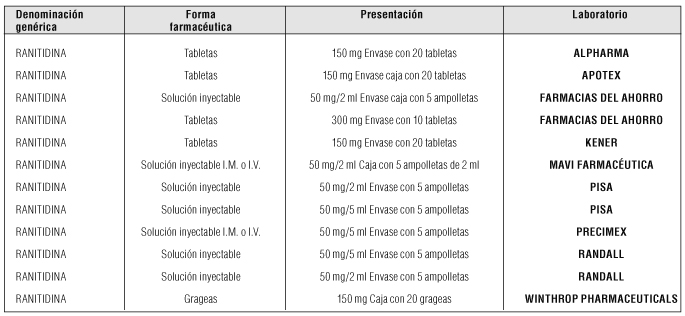
- Ranitidina

Dosis y vía de administración:
Oral e intravenosa:
En pacientes con úlcera gástrica, duodenal o esofagitis por reflujo, la dosis recomendada es de 300 mg al acostarse, o bien, 150 mg dos veces al día, durante 4 a 8 semanas; siendo la dosis de mantenimiento de 150 mg por la noche. En pacientes con síndrome de Zollinger-Ellison la dosis inicial es de 150 mg tres veces al día.
En estos pacientes las dosis máximas que se han indicado son de 600 y 900 mg/día, reportándose buena tolerancia.
Vía intravenosa: Administrarse en forma lenta en 1 ó 2 minutos, diluyendo los 50 mg en 20 ml de solución salina, glucosada o de Hartman, pudiendo repetir la dosis cada 6 u 8 horas.
Infusión continua: Se administra a razón de 25 mg por hora, durante dos horas, cada 6 u 8 horas. Para prevenir el síndrome de Mendelson, si es cirugía electiva, se deberá administrar 50 mg la noche previa y 50 mg junto con la solución anestésica. En cirugía de urgencia se deberá administrar 50 mg lo antes posible.
Reacciones adversas:
En ocasiones, mareo, somnolencia, insomnio y vértigo; en casos raros: confusión mental reversible, agitación, depresión y alucinaciones.
Como con otros bloqueadores H2 se han reportado: arritmias, taquicardia, bradicardia, asistolia, bloqueo auriculoventricular; a nivel gastrointestinal: constipación, diarrea, náusea, vómito, molestia abdominal y, en raras ocasiones, pancreatitis, elevación transaminasas hepáticas, hepatitis; eventos reversibles al suspender el medicamento; puede haber artralgias y mialgias, rash cutáneo, eritema multiforme y, raramente, alopecia y en raras ocasiones, reacciones de hipersensibilidad.
- Metoclopramida

Dosis y vía de administración:
Oral Adultos: 10 mg/8 horas, 30 minutos antes de las comidas.
I.M e I.V.:
Síntomas asociados con gastroparesia diabética: Dosis de 10 mg por vía I.V. administrados lentamente.
Para la prevención de náusea y vómito asociado con quimioterapia antineoplásica emetogénica: 10 mg diluidos en 50 ml de solución parenteral. La infusión intravenosa se debe suministrar lentamente durante un periodo no menor de 15 minutos; 30 minutos antes de comenzar la quimioterapia antineoplásica y repetirla cada 2 horas por dos dosis.
Cuando se vaya a utilizar una combinación de medicamentos altamente emetogénicos (cisplatino, dacarbazina) se puede usar una dosis inicial de 2 mg/kg.
Para la prevención de la náusea y vómito posquirúrgico: Se debe administrar Metoclopramida inyectable por vía intramuscular cerca del final de la cirugía. La dosis usual para adultos es de 10 mg; sin embargo, es posible usar dosis de hasta 20 mg.
Reacciones adversas:
Somnolencia, diarrea, astenia, trastornos extrapiramidales (al exceder la dosis recomendada), parkinsonismo, acatisia, depresión, hipotensión, aumento transitorio de la presión arterial.
6. Fármacos antianginosos.
Definición:
• Son fármacos encargados de calmar el dolor de la isquemia miocárdica, producida por un déficit entre el aporte y demanda de oxígeno por parte del miocardio.
• La angina de pecho se caracteriza por: Dolor precordial, de inicio repentino, intenso y opresivo, que a veces se irradia a brazo izquierdo, produciendo sensación de ahogamiento.
• Esta puede empeorar con el ejercicio y aliviarse con el reposo.

Dosis y vía de administración:
TABLETA Cada tableta contiene: Clorhidrato de propranolol 40 mg. Envase con 30 tabletas.
TABLETA Cada tableta contiene: Clorhidrato de Propranolol 10 mg Envase con 30 tabletas.
Dosis y vía de administración:Oral. Adultos: Antihipertensivo: 40 mg cada 12 horas. Antiarrítmico, hipertiroidismo y feocromocitoma: 10 a 80 mg cada 6 a 8 horas. Antianginoso: 180 a 240 mg divididos en tres o cuatro tomas. Migraña: 80 mg cada 8 a 12 horas.
Niños: Antihipertensivo: 1 a 5 mg/ kg/ día, cada 6 a 12 horas. Antiarrítmico, hipertiroidismo y feocromocitoma: 0.5 a 5 mg/kg de peso corporal/ día, dividida la dosis cada 6 a 8 horas. Migraña: menores de 35 kg 10 a 20 mg cada 8 horas, más de 35 kg; 20 a 40 mg cada 8 horas.
Reacciones adversas:
Fatiga y/o lasitud; bradicardia, extremidades frías, fenómeno de Raynaud; trastornos del sueño, pesadillas.
• Son fármacos encargados de calmar el dolor de la isquemia miocárdica, producida por un déficit entre el aporte y demanda de oxígeno por parte del miocardio.
• La angina de pecho se caracteriza por: Dolor precordial, de inicio repentino, intenso y opresivo, que a veces se irradia a brazo izquierdo, produciendo sensación de ahogamiento.
• Esta puede empeorar con el ejercicio y aliviarse con el reposo.
- Verapamilo

Dosis y vía de administración:
Oral.
Verapamilo debe tomarse en la noche antes de acostarse. No es necesario modificar el régimen de administración en la noche antes de acostarse, en caso de cambios ocasionales del programa normal de actividades.
La dosis de Verapamilo tanto en la hipertensión como en la angina debe individualizarse mediante titulación. El tratamiento debe iniciar con 180 mg de Verapamilo. Cuando Verapamilo se administra a la hora de acostarse, la medición de la presión arterial en el consultorio en la mañana y en las primeras horas de la tarde es esencialmente una medición del efecto máximo. La evaluación usual del efecto mínimo, que en ocasiones puede ser necesaria para determinar la idoneidad de una dosis específica de Verapamilo , se lleva a cabo antes de acostarse. Verapamilo se ha evaluado en dosis de hasta 540 mg y se ha determinado que es un medicamento seguro y eficaz.
Las tabletas recubiertas de Verapamilo deben deglutirse enteras y no deben masticarse, romperse ni triturarse.
Angina: La dosis de Verapamilo debe ajustarse de manera individual. Empiece el tratamiento con 180 mg de Verapamilo. La dosis debe aumentarse progresivamente con base en la evaluación de la eficacia terapéutica y de la seguridad. Si no se obtiene una respuesta adecuada con 180 mg de Verapamilo, la dosis puede aumentarse de la siguiente manera:
240 mg cada noche.
360 mg cada noche (2 x 180 mg).
480 mg cada noche (2 x 240 mg).
240 mg cada noche.
360 mg cada noche (2 x 180 mg).
480 mg cada noche (2 x 240 mg).
Reacciones adversas:
Son raras si se administra a las dosis recomendadas. Ocasionalmente suele presentarse: constipación intestinal, mareos, náuseas y cefalea.
- Propranolol
TABLETA Cada tableta contiene: Clorhidrato de propranolol 40 mg. Envase con 30 tabletas.
TABLETA Cada tableta contiene: Clorhidrato de Propranolol 10 mg Envase con 30 tabletas.
Dosis y vía de administración:Oral. Adultos: Antihipertensivo: 40 mg cada 12 horas. Antiarrítmico, hipertiroidismo y feocromocitoma: 10 a 80 mg cada 6 a 8 horas. Antianginoso: 180 a 240 mg divididos en tres o cuatro tomas. Migraña: 80 mg cada 8 a 12 horas.
Niños: Antihipertensivo: 1 a 5 mg/ kg/ día, cada 6 a 12 horas. Antiarrítmico, hipertiroidismo y feocromocitoma: 0.5 a 5 mg/kg de peso corporal/ día, dividida la dosis cada 6 a 8 horas. Migraña: menores de 35 kg 10 a 20 mg cada 8 horas, más de 35 kg; 20 a 40 mg cada 8 horas.
Reacciones adversas:
Fatiga y/o lasitud; bradicardia, extremidades frías, fenómeno de Raynaud; trastornos del sueño, pesadillas.
- Metoprolol


Dosis y vía de administración:
Hipertensión: La dosis usual es de 50 mg a 400 mg/día en una o 2 dosis y 200 mg administrados en una sola toma, o en dos tomas divididas.
Angina de pecho: La dosis es de 50 mg a 200 mg 2 veces al día.
Arritmias: La dosis es entre 150 a 300 mg divididos en dos o tres tomas diarias hasta un máximo de 300 mg/día.
Infarto del miocardio: La dosis se debe ajustar de acuerdo con el estado hemodinámico del paciente, en general, la dosis de inicio es de 50 mg cada 6 horas por dos días y la de mantenimiento es de 200 mg administrados en dos tomas diarias con un intervalo de 12 horas.
Reacciones adversas:
La mayoría de las reacciones adversas al Metoprolol son leves y transitorias. Se ha reportado fatiga y mareo hasta en 10% de los pacientes que usan el medicamento, otras reacciones son confusión mental, cefalea, insomnio y somnolencia. Se ha reportado el desarrollo de disnea y bradicardia, palpitaciones, insuficiencia cardíaca congestiva, insuficiencia arterial periférica, edema periférico, síncope, dolor torácico e hipotensión. También hay reportes de broncospasmo y disnea.
La diarrea se puede presentar hasta en 5% de los pacientes, mientras que la náusea, dolor abdominal, boca seca, constipación y flatulencia se han reportado en 1% de los pacientes que recibieron Metoprolol.
- Diltiazem

Dosis y vía de administración:
Oral: La dosis debe ser ajustada de acuerdo con las necesidades del paciente. Comenzar con grageas de 30mg 4 veces al día, antes de los alimentos y a la hora de dormir.
Reacciones adversas:
Los efectos adversos graves producidos por el diltiazem son infrecuentes y rara vez requieren la suspensión del tratamiento. Las reacciones en la piel debidas al diltiazem son generalmente leves y disminuyen con la suspensión del tratamiento, pero en algunos casos, pueden progresar a eritema multiforme, dermatitis exfoliativa, o síndrome de Stevens-Johnson.
Los efectos cardiovasculares más comunes y clínicamente significativos, que ocurren con relativa frecuencia con diltiazem, incluyen el bloqueo AV de primer grado, la bradicardia sinusal, la exacerbación de la insuficiencia cardíaca congestiva o edema pulmonar, y una excesiva hipotensión. Las arritmias cardíacas graves son poco frecuentes.
- Nifidepino
Cápsulas de Nifedipino para angina: Se recomienda iniciar la terapia con 10 mg, 3 veces al día. El rango de efectividad es de 10-20 mg, 3 veces al día.
En pacientes con espasmo de la arteria coronaria: Se requieren dosis más altas, 20-30 mg, 3 ó 4 veces al día. Dosis de 120 mg al día son raras, no se recomiendan dosis de 180 mg por día.
En algunas ocasiones cuando se requiere aumentar la dosis, el médico debe monitorizar la presión sanguínea y valorar el incremento de la dosis.
En niños: Su administración es bajo vigilancia estrecha a dosis de 0.15 a 0.25 mg/kg o 1 a 3 gotas (tomando en cuenta que una gota equivale a 1 mg). Se administra cada 10 minutos hasta llegar a las cifras deseadas.
Reacciones adversas:
Se han observado dolor de cabeza, fatiga, malestar general, constipación, náusea. En menos de 3%: astenia, adinamia, dolor, palpitaciones, insomnio, nerviosismo, parestesia, somnolencia, prurito, rash, dolor abdominal, diarrea, dispepsia, flatulencia, artralgias, dolor en el pecho, disnea, impotencia, poliuria.
En menos de 1%: edema facial, fiebre, edema periorbitario, arritmias, hipotensión, aumento en la presentación de angina, taquicardia, síncope, ansiedad, ataxia, disminución de la libido, depresión, hipetonía, hipoestesia, migraña, paranoia, vértigo, alopecia, aumento en la sudoración, urticaria, púrpura, reflujo gastroesofágico, melena, vómito, aumento de peso, dolor de espalda, mialgias, lagrimeo anormal, visión anormal
- Verapamilo

Dosis y vía de administración:
Oral:
Verapamilo debe tomarse en la noche antes de acostarse. No es necesario modificar el régimen de administración en la noche antes de acostarse, en caso de cambios ocasionales del programa normal de actividades.
La dosis de Verapamilo tanto en la hipertensión como en la angina debe individualizarse mediante titulación. El tratamiento debe iniciar con 180 mg de Verapamilo. Cuando Verapamilo se administra a la hora de acostarse, la medición de la presión arterial en el consultorio en la mañana y en las primeras horas de la tarde es esencialmente una medición del efecto máximo. La evaluación usual del efecto mínimo, que en ocasiones puede ser necesaria para determinar la idoneidad de una dosis específica de Verapamilo, se lleva a cabo antes de acostarse. Verapamilo se ha evaluado en dosis de hasta 540 mg y se ha determinado que es un medicamento seguro y eficaz.
Las tabletas recubiertas de Verapamilo deben deglutirse enteras y no deben masticarse, romperse ni triturarse.
Angina: La dosis de Verapamilo debe ajustarse de manera individual. Empiece el tratamiento con 180 mg de Verapamilo. La dosis debe aumentarse progresivamente con base en la evaluación de la eficacia terapéutica y de la seguridad. Si no se obtiene una respuesta adecuada con 180 mg de Verapamilo, la dosis puede aumentarse de la siguiente manera:
240 mg cada noche.
360 mg cada noche (2 x 180 mg).
480 mg cada noche (2 x 240 mg).
360 mg cada noche (2 x 180 mg).
480 mg cada noche (2 x 240 mg).
Reacciones adversas:
Son raras si se administra a las dosis recomendadas. Ocasionalmente suele presentarse: constipación intestinal, mareos, náuseas y cefalea.
7. Fármacos Cardiovasculares
Definición: Los medicamentos cardiovasculares son glucósidos cardíacos y se utilizan en pacientes con insuficiencia cardíaca congénita y arritmias.
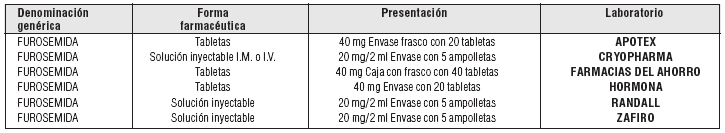
- Furosemida

Dosis y vía de administración:
Inyectable:
Adultos: La terapia parenteral con Furosemida para inyección solamente se debe usar en los pacientes que no pueden tomar medicamentos orales, o en situaciones de urgencia, y se debe reemplazar con la terapia oral tan pronto como sea práctico.
Edema: La dosis usual de Furosemida es de 20 a 40mg, administrada como una dosis única, inyectada intramuscular o intravenosamente. La dosis intravenosa se debe administrar lentamente (1 a 2 minutos). Ordinariamente ocurre una diuresis rápida. Si se requiere, se puede administrar otra dosis de la misma manera dos horas después, o se puede aumentar la dosis. La dosis se puede aumentar en 20 mg, y se debe dejar transcurrir por lo menos 2 horas después
de la última dosis, hasta que se obtenga el efecto diurético deseado. Posteriormente esta dosis única determinada individualmente, se debe administrar una o dos veces al día.
de la última dosis, hasta que se obtenga el efecto diurético deseado. Posteriormente esta dosis única determinada individualmente, se debe administrar una o dos veces al día.
Se debe individualizar la terapia de acuerdo con la respuesta del paciente para lograr la respuesta terapéutica máxima, y determinar la dosis mínima necesaria para mantener esa respuesta. Se requiere de una supervisión médica rigurosa.
Tabletas:
Edema: Para lograr la respuesta terapéutica máxima y determinar la dosis mínima necesaria para mantener esa respuesta, la terapia se debe individualizar de acuerdo con la respuesta del paciente.
Adultos: La dosis usual inicial de Furosemida es de 20 a 80 mg, administrada como una dosis única.
Ordinariamente ocurre una diuresis rápida. Si se requiere, la misma dosis se puede administrar 6 a 8 horas después o se puede aumentar la dosis. La dosis se puede aumentar en 20 ó 40 mg y se deben dejar transcurrir 6 a 8 horas después de la última dosis, hasta que se obtenga el efecto diurético deseado. Posteriormente, la dosis única determinada individualmente se debe administrar una o dos veces al día (por ejemplo, a las 8 a.m. y a las 2 p.m.).
La dosis de Furosemida se puede aumentar con precaución hasta 600 mg/día en pacientes con estados edematosos clínicamente severos.
El edema se puede movilizar con más eficiencia y seguridad administrando Furosemida durante 2 a 4 días consecutivos cada semana. Cuando se administran dosis mayores de 80 mg/día durante periodos prolongados, es particularmente recomendable una cuidadosa observación clínica y vigilancia de laboratorio.
Reacciones adversas:
A continuación las reacciones adversas se clasifican por sistema orgánico, y se enlistan en orden decreciente de severidad:
Reacciones en el sistema gastrointestinal: Pancreatitis, ictericia (intrahepática colestástica), anorexia, irritación oral y gástrica, calambres. Diarrea, constipación, náusea, vómito.
Reacciones de hipersensibilidad sistémica: Vasculitis sistémica, necrosis intersticial, angitis necrosante.
Reacciones en el sistema nervioso central: Tinnitus y pérdida auditiva, parestesias, vértigo, mareo, cefalea, visión borrosa, xantopsia.
Reacciones hematológicas: Anemia aplásica (rara), trombocitopenia, agranulocitosis (rara), anemia hemolítica, leucopenia, anemia.
Reacciones dermatológicas: Hipersensibilidad: dermatitis exfoliativa, eritema multiforme, púrpura, fotosensibilidad, urticaria, erupción, prurito.
Reacciones cardiovasculares: Puede ocurrir hipotensión ortostática que se puede agravar por el alcohol, barbitúricos o narcóticos.
- Clortalidona

Dosis y vía de administración:
Clortalidona se administra por vía oral.
Adultos: Para el tratamiento de la hipertensión arterial, la dosis inicial puede ser de 15 mg en una sola toma diaria.
Si la respuesta es inadecuada, se puede aumentar la dosis a 30, 45 y 50 mg, dependiendo de la respuesta del paciente. Para el edema, las dosis indicadas son de 30 a 60 mg/día o 60 mg cada tercer día. Algunos pacientes pueden requerir hasta 120 mg/día.
En insuficiencia renal las tiazidas pueden no funcionar de manera adecuada. En caso de requerirse en pacientes con insuficiencia renal leve a moderada se puede ajustar las dosis en intervalos de 24 horas.
En pacientes con insuficiencia renal grave se ajusta la dosis en intervalos de 48 horas. No se debe usar si el paciente tiene valores de creatinina en sangre o niveles de nitrógeno ureico mayores de 2.5 mg/dl.
Pacientes geriátricos: Se pueden usar las dosis indicadas de 25 a 50 mg/día. En esta población se debe tener especial cuidado con las alteraciones hidroelectrolíticas que pueden ocasionar los diuréticos tiazídicos. En estos pacientes la eliminación de Clortalidona es más lenta que en sujetos jóvenes, por lo que se debe mantener una estrecha vigilancia clínica en esta población.
Niños: La dosis ponderal de Clortalidona es de 2 mg/kg tres veces por semana, o bien, de 1 a 2 mg/kg/día. En niños no se ha establecido la seguridad y eficacia de Clortalidona.
Los pacientes tratados con clortalidona deben ser vigilados cuidadosamente ya que se puede producir un desequilibrio de los electrolitos caracterizado por hiponatremia, hipopotasemia y/o hipomagnesemia. Los pacientes deben ser advertidos sobre los signos de este desequilibrio que se caracteriza por lasitud, confusión mental, fatiga, mareos, calambres musculares, taquicardia, jaquecas, parestesias, sed, anorexia, náuseas y vómitos, comunicando al médico la aparición de cualquiera de ellos. En estos casos, las dosis deben ser reducidas o discontinuadas hasta que se recupere la homeostasia. La corrección del desequilibrio electrolítico requiere unas medidas apropiadas.
Puede producirse hipercalcemia en particular en pacientes tratados con suplementos de calcio. El hiperaldosteronismo, secundario a una cirrosis o nefrosis puede predisponer al desarrollo de una hipokaliemia durante un tratamiento con clortalidona, igual que lo pueden hacer fármacos que eliminen el potasio o dietas hipopotasémicas. En estos casos es recomendable añadir suplementos de potasio para prevenir una hipokaliemia o una alcalosis metabólica.
- Simvastatina

Dosis y vía de administración:
Como premisa general, antes de iniciar el tratamiento con Simvastatina el paciente debe seguir una dieta estándar para reducir el colesterol, misma que deberá continuarse durante todo el tratamiento.
Los pacientes con cardiopatía coronaria deben iniciar el tratamiento con 20 mg diarios de Simvastatina en una sola dosis por la noche y, en caso necesario, ajustar la dosis a intervalos de cuatro semanas hasta alcanzar el máximo de 80 mg, suministrados por la noche en una sola toma. Concentraciones de LDL menores a 75 mg/dl (1.94 mmol/l) o de colesterol total inferiores a 140 mg/dl (3.6 mmol/l) recomiendan bajar la dosis de Simvastatina .
En pacientes con hiperlipidemia, la dosis inicial recomendada es de 10 mg diarios en una sola dosis por la noche.
En la hipercolesterolemia familiar homocigótica, la dosis recomendada es de 40 mg administrados por la noche; o bien, 80 mg diarios divididos en tres dosis de 20, 20 y 40 mg, debiendo utilizarse Simvastatina en estos pacientes como complemento de otros tratamientos reductores de lípidos.
Reacciones adversas:
En general Simvastatina es bien tolerada y la mayor parte de los efectos secundarios reportados han sido leves y pasajeros. En estudios clínicos controlados menos del 2% de los pacientes tuvieron que suspender el tratamiento. Los efectos secundarios que se observaron con una frecuencia de 1% o mayor fueron flatulencia, dolor abdominal y estreñimiento, y los observados entre 0.5 y 0.9% de los pacientes fueron cefaleas y astenia. La miopatía se observó en raros casos.
Los efectos secundarios reportados más frecuentemente en la fase de poslanzamiento al mercado han sido náuseas, diarrea, dispepsia, prurito, erupción cutánea, alopecia, mareo, mialgia, calambres musculares, pancreatitis, parestesias, neuropatía periférica, anemia y vómitos.
- Pravastatina


Dosis y vía de administración:
Oral:
Es importante recordar que deberá indicarse además dieta baja en colesterol y grasas, y que puede requerirse su asociación con otro hipocolesterolemiante.
La dosis recomendada de Pravastatina Sódica es una tableta al acostarse.
La dosis inicial es de 10 a 20 mg al día, como máximo 40 mg/día.
La dosis de Pravastatina Sódica deberá ser ajustada de acuerdo con la respuesta de cada paciente.
Se recomienda que si las cifras de colesterol total son menores de 300 mg se inicie con dosis de 10 a 20 mg al día, si las cifras son mayores pueden utilizarse dosis de 40 mg al día, estas dosis deberán ser evaluadas periódicamente y ajustadas según sea el caso.
Reacciones adversas:
Pravastatina Sódica parece tener buena aceptación y seguridad. Los efectos secundarios de mayor importancia comprenden un incremento en los niveles de transaminasas hepáticas, miopatías (miositis o incluso rabdomiólisis), insuficiencia renal.
En animales de experimentación se han ocasionado opacidades del cristalino, pero estudios en el hombre no han comprobado que pudiera ocasionar estas alteraciones en el humano. Con el uso de Pravastatina Sódica también pueden presentarse dolor abdominal, náuseas, diarrea, estreñimiento, flatulencia, fatiga, dolor torácico, dolor precordial, cefalea, mareo y rinitis, pero son muy raros y pasajeros.
- Captopril

Dosis y vía de administración:
La dosis debe ser individual.
En la hipertensión arterial: La dosis inicial es de 50 mg una vez al día, o
25 mg dos veces al día.
25 mg dos veces al día.
Si no se obtiene una disminución satisfactoria de la presión arterial después de una o dos semanas, se puede aumentar la dosis a 100 mg una vez al día en una sola toma o dividida en dos tomas.
En general, la dosis habitual no debe exceder de 150 mg/día. La dosis máxima diaria no debe sobrepasar de 450 mg/día.
En insuficiencia cardiaca: La dosis diaria habitual es de 25 mg dos o tres veces al día y se puede elevar hasta 50 mg/día, dos o tres veces al día, los aumentos se deben diferir una o dos semanas, para valorar si ha existido una respuesta adecuada.
En infarto al miocardio: El tratamiento se debe iniciar después del infarto, luego de administrar una dosis inicial de 6.25 mg el tratamiento con Captopril se debe aumentar a 37.5 mg diarios, divididos en varias dosis de acuerdo con la tolerancia; después a 75 mg diarios y finalmente a una dosis de 150 mg diarios, en dosis divididas durante las semanas subsiguientes.
Nefropatía diabética: La dosis diaria es de 75 a 100 mg en dosis divididas. Ajustar la dosis en insuficiencia renal.
No se ha establecido en los niños la seguridad y eficacia. Existe poca experiencia en la literatura; los niños, en especial los recién nacidos, pueden ser más susceptibles a los efectos hemodinámicos adversos del Captopril.
Reacciones adversas:
Renales: Aproximadamente 1 de cada 100 pacientes desarrolla proteinuria y
1 a 2 de cada 1,000 han presentado insuficiencia renal, insuficiencia renal aguda, síndrome nefrótico, poliuria, oliguria y frecuencia urinaria.
1 a 2 de cada 1,000 han presentado insuficiencia renal, insuficiencia renal aguda, síndrome nefrótico, poliuria, oliguria y frecuencia urinaria.
Hematológicas: Se ha presentado leucopenia/agranulocitosis, anemia, trombocitopenia, pancitopenia.
Dermatológicas: A menudo se presenta erupción con prurito; algunas veces fiebre, artralgias y eosinofilia; por lo regular, la erupción es leve y desaparece con la disminución de la dosis, con antihistamínicos o suspendiendo el medicamento. También se han reportado lesiones reversibles que semejan penfigoide y fotosensibilidad. Puede haber enrojecimiento o palidez.
Cardiovasculares: Se ha reportado hipotensión, taquicardia, dolor torácico, palpitaciones, angina de pecho, infarto agudo al miocardio, insuficiencia cardiaca y síndrome de Raynaud.
Pérdida de la percepción del gusto: Es reversible y por lo general se autolimita, aun cuando se continúe con la administración del fármaco.
Angioedema: Se ha reportado angioedema en cara, labios, mucosas orales y en las extremidades.
- Enalapril

Dosis y vía de administración:
Oral.
La dosificación del paciente se establecerá de acuerdo con el cuadro clínico del paciente y a criterio del médico. Como posología de orientación se aconseja de 5 a 10 mg por día hasta lograr la dosis de mantenimiento que puede ser de hasta 40 mg por día.
En general, Enalapril es bien tolerado, las reacciones adversas se producen por lo regular en los primeros días de tratamiento y no suelen ser suficientemente graves como para necesitar la interrupción del medicamento.
Los efectos secundarios más frecuentes son tos, vértigo, cefalea, diarrea, fatiga, náusea, rash, hipotensión.
Otras reacciones secundarias reportadas son: proteinuria, neutropenia, glucosuria, alteraciones en el sentido del gusto, hepatotoxicidad.
- Lisinopril

Dosis y vía de administración:
Oral:
La absorción del fármaco no se ve afectada por la presencia de alimento en el tracto gastrointestinal.
Debido al riesgo de que se induzca hipotensión al paciente, antes de iniciar la terapia con LISINOPRIL es necesario tomar en cuenta factores como: tratamiento con otros antihipertensivos y/o diuréticos, la elevación en la presión sanguínea, captación de sodio y otras variables clínicas.
Reacciones adversas:
En estudios clínicos controlados se ha encontrado que Lisinopril generalmente es bien tolerado y que los efectos adversos fueron leves y transitorios.
Algunas de las reacciones secundarias reportadas son: hipotensión, mareo, cefalea, diarrea, náuseas, vómito, fatiga, astenia, tos y erupción cutánea. Sin embargo; la frecuencia total en las reacciones adversas no está relacionada a la dosis diaria total dentro del rango terapéutico recomendado.
- Amiodarona

Dosis y vía de administración:


Dosis y vía de administración:
Oral:
El tratamiento es en dos tiempos:
Dosis de carga: Son comúnmente utilizados diversos esquemas; la dosis usual de carga varía entre 600 y 1,000 mg diarios, que pueden ser continuados por 8 a 10 días.
Dosis de mantenimiento: La dosis mínima efectiva deberá individualizarse de acuerdo con la respuesta de cada paciente. El rango puede variar entre 100 y 400 mg al día. Ya que tiene una vida media muy larga el tratamiento puede ser administrado en días alternos (200 mg pueden ser administrados en días alternos cuando se recomienda la dosis de 100 mg al día). Con el fin de reducir la posibilidad de aparición de efectos indeseables ligados a la acumulación, pueden ser utilizadas ventanas terapéuticas: 5 días de tratamiento con 2 de descanso.
Reacciones adversas:
Manifestaciones cardiacas: Bradicardia, la cual es generalmente moderada y dependiente de la dosis. En ciertos casos (disfunción sinusal en sujetos de edad avanzada) se ha observado una bradicardia marcada y más excepcionalmente, un paro sinusal.
Raramente: Trastornos de la conducción (bloqueo sinoauricular, bloqueos auriculoventriculares de diferentes grados).
El efecto arritmógeno de la Amiodarona es leve, inferior al de la mayoría de los antiarrítmicos y generalmente aparece con ciertas asociaciones medicamentosas o trastornos electrolíticos. Se han reportado algunos casos de paro cardiaco relacionado con el agravamiento de arritmias; en vista del conocimiento actual, no es posible diferenciar si esto es debido al medicamento o a la alteración cardiaca de base como resultado de ineficacia de la terapia. Estos efectos son más raramente reportados que con otros medicamentos antiarrítmicos y generalmente ocurren como resultado de una interacción medicamentosa o por trastornos electrolíticos (véase Interacciones medicamentosas y de otro género).
Manifestaciones oculares: Casi todos los pacientes adultos que han tomado el medicamento por más de 6 meses presentan microdepósitos corneales. Algunos pacientes desarrollan algunos síntomas oculares de halos, como fotofobia y resequedad conjuntival. La visión raramente está afectada y la descontinuación del medicamento es raramente necesaria. Se han reportado algunos casos de neuritis y neuropatía óptica.
- Propafenona

Dosis y vía de administración:
El tratamiento deberá ser individualizado, dependiendo de la respuesta y tolerancia del paciente, iniciando con 150 mg de Propafenoma cada 8 horas (450 mg al día). La dosis puede incrementarse a intervalos diarios de 225 mg cada 8 horas (675 mg/día) y si es necesario a 300 mg cada 8 horas (900 mg al día).
La seguridad y eficacia de las dosis que exceden los 900 mg diarios no han sido establecidas.
En pacientes de edad avanzada o con daño severo al miocardio Propafenona debe ser administrado en dosis paulatinamente crecientes.
Reacciones adversas:
Mareos, visión borrosa, anorexia, dolor abdominal, flatulencia, sabor amargo, constipación, náusea, vómito, bradicardia, hipotensión, fatiga, ansiedad, insomnio, dolor de cabeza, diarrea, disnea, rash, edema. Estos síntomas desaparecen al suspender el tratamiento o reducir la dosis.
- Diltiazem

Dosis y vía de administración:
Oral. La dosis debe ser ajustada de acuerdo con las necesidades del paciente. Comenzar con grageas de 30 mg 4 veces al día, antes de dormir.
Reacciones adversas:
Mareos o aturdimiento, rubor, dolor de cabeza, debilidad, latidos cardíacos lentos, vómitos, diarrea, estreñimiento, congestión nasal y tos.- Amlodipino

Dosis y vía de administración:
Oral:
Tanto para la hipertensión como para la angina, la dosis inicial habitual es de 5 mg una vez al día, la cual puede incrementarse hasta una dosis máxima de 10 mg al día, dependiendo de la respuesta individual.
Para pacientes con enfermedad arterial coronaria, el rango recomendado de dosificación es 5-10 mg al día.
En estudios clínicos la mayoría de los pacientes requirieron 10 mg.
No se requieren ajustes en la dosis de Amlodipino cuando se administra en forma concomitante con diuréticos tiazídicos, bloqueadores beta e inhibidores de la enzima convertidora de la angiotensina.
Reacciones adversas:
El Amlodipino es bien tolerado. En estudios clínicos controlados con placebo, que incluyeron pacientes con hipertensión o angina, las reacciones secundarias más comúnmente observadas fueron: bochornos, fatiga, edema, cefalea, mareos, dolor abdominal, náuseas, palpitaciones, somnolencia.
En estos estudios clínicos no se observaron modificaciones importantes en los estudios de laboratorio, que pudieran relacionarse con la administración de Amlodipino. Reacciones secundarias que se han observado menos comúnmente durante su comercialización incluyen: sequedad bucal, diaforesis, astenia, dolor de espalda, malestar general, dolor, aumento/disminución del peso corporal, hipotensión, síncope, hipertonia, hipoestesia/parestesia, neuropatía periférica, temblor, ginecomastia, alteración en los hábitos intestinales, dispepsia (incluyendo gastritis), hiperplasia gingival, pancreatitis, vómito, hiperglucemia, artralgia, calambres musculares, mialgia, púrpura, trombocitopenia, impotencia, insomnio, cambios en el estado de ánimo, tos, disnea, rinitis, alopecia, hipopigmentación, urticaria, alteración del gusto, tinnitus, poliaquiuria, desorden de la micción, nicturia, vasculitis, alteraciones visuales, leucopenia.
- Nifedipino

Dosis y vía de administración:
Cápsulas de Nidedipino para angina: Se recomienda iniciar la terapia con 10 mg, 3 veces al día. El rango de efectividad es de 10-20 mg, 3 veces al día.
En pacientes con espasmo de la arteria coronaria: Se requieren dosis más altas, 20-30 mg, 3 ó 4 veces al día. Dosis de 120 mg al día son raras, no se recomiendan dosis de 180 mg por día.
En algunas ocasiones cuando se requiere aumentar la dosis, el médico debe monitorizar la presión sanguínea y valorar el incremento de la dosis.
En niños: Su administración es bajo vigilancia estrecha a dosis de 0.15 a 0.25 mg/kg o 1 a 3 gotas (tomando en cuenta que una gota equivale a 1 mg). Se administra cada 10 minutos hasta llegar a las cifras deseadas.
Reacciones adversas:
Se han observado dolor de cabeza, fatiga, malestar general, constipación, náusea. En menos de 3%: astenia, adinamia, dolor, palpitaciones, insomnio, nerviosismo, parestesia, somnolencia, prurito, dolor abdominal, diarrea, dispepsia, flatulencia, artralgias, dolor en el pecho, disnea, impotencia, poliuria.
En menos de 1%: edema facial, fiebre, edema periorbitario, arritmias, hipotensión, aumento en la presentación de angina, taquicardia, síncope, ansiedad, ataxia, disminución de la libido, depresión, hipertonía, hipoestesia, migraña, paranoia, vértigo, alopecia, aumento en la sudoración, urticaria, púrpura, reflujo gastroesofágico, melena, vómito, aumento de peso, dolor de espalda, mialgias, lagrimeo anormal, visión anormal.
8. Fármacos para trastornos respiratorios.
Definición: El sistema respiratorio comienza en la nariz y va hasta los pulmones. Incluye la nariz, garganta y pulmones. Cuando respira, los pulmones toman oxígeno del aire y lo llevan al torrente sanguíneo. Las personas con enfermedad pulmonar tienen dificultades para respirar.

- Salbutamol

Dosis y vía de administración:
Oral:
Jarabe
Adultos: 4 mg o 10 ml, 3 ó 4 veces al día, de no obtenerse broncodilatación adecuada. Cada dosis individual puede ser aumentada gradualmente, tanto como
8 mg. En pacientes hipersensibles y seniles, puede ser suficiente administrar 5 ml cada 3 ó 4 veces al día. Se recomienda manejar esta dosis de inicio y ajustar de acuerdo con la respuesta.
8 mg. En pacientes hipersensibles y seniles, puede ser suficiente administrar 5 ml cada 3 ó 4 veces al día. Se recomienda manejar esta dosis de inicio y ajustar de acuerdo con la respuesta.
Niños: El medicamento debe administrarse cada 6 u 8 horas
De 2 a 5 años: 2.5 ml.
De 6 a 12 años: 5 ml.
Más de 12 años: 5-10 ml cada 3-4 veces al día.
Suspención en aerosol
El frasco inhalador tiene 200 dosis, cada dosis proporciona 100 mcg.
Adultos:
Alivio del broncospasmo agudo y periodos intermitentes de coma: 1 inhalación (100-114 mcg) en dosis única pudiendo incrementarse a 2 inhalaciones en caso necesario. Dosis máxima (200-228 mcg) cada 4-6 horas.
Broncospasmo por ejercicio físico o por exposición a alergeno: 1 ó 2 inhalaciones 15 minutos antes.
Niños:
Alivio del broncospasmo agudo y periodos intermitentes de asma causada por ejercicio: 1 inhalación aumentando la dosis si la respuesta es inadecuada. No se deben superar 4 inhalaciones diarias.
Reacciones adversas:
Se han encontrado reportes de temblor leve y cefalea. Generalmente desaparecen con la continuación del tratamiento. Han existido reportes de calambres musculares transitorios. En pacientes hipersensibles se puede presentar vasodilatación periférica con taquicardia compensatoria, así como reacciones de hipersensibilidad. En raras ocasiones se ha reportado hiperactividad en los niños. También taquicardia, cefalea, neviosismo e insomnio.

Dosis y vía de administración:- Terbutalina

– Adultos, oral:
Comprimidos: 2,5-5 mg/8 horas.
Solución oral: 10-15 ml (3-4,5 mg)/8 horas. Si fuera necesario, podría administrarse el doble de la dosis.
– Niños, oral:
Comprimidos: La dosis debe individualizarse en función del peso del niño, a una dosis de 0,075 mg/kg/8 horas. En función de esta dosis, se establece la siguiente posología general:
a) Niños de más de 30 kg: 2,5-5 mg/8 horas.
b) Niños entre 20-30 kg: 1,25-2,5 mg/8 horas.
c) Niños de menos de 20 kg: 0,625-1,25 mg/8 horas.
Solución oral: La dosis debe individualizarse en función del peso del niño, a una dosis de 0,075 mg/kg/8 horas.
En función de esto, se recomienda el siguiente ajuste posológico, según viene descrito en el documento multimedia adjunto:
Si fuera necesario, podría administrarse el doble de la dosis.
NORMAS PARA LA CORRECTA ADMINISTRACIÓN:
Los comprimidos de terbutalina se ingerirán con ayuda de un vaso de agua, y con o sin las comidas. Las soluciones pueden tomarse directamente con la cucharilla dosificadora o diluirse en agua, zumos de frutas o cualquier otro líquido.
Los comprimidos durules se deben ingerir enteros, sin partirlos ni masticarlos, con la ayuda de un vaso de agua.
Reacciones adversas:
En general la intensidad de los efectos secundarios dependen de la dosis y vía de administración utilizada. Pueden aparecer: cefalea, temblor, taquicardia, palpitaciones e hipertensión arterial en general a dosis superiores a las terapéuticas. Por vía inhalatoria es improbable que produzca efectos secundarios si se emplean dosis normales dada su bajo paso a circulación sistémica. Puede producir hipocaliemia, especialmente su administración I.V.
- Beclometasona

Dosis y vía de administración:
Intranasal.







Reacciones adversas:
Intranasal.
Niños mayores de 6 años y adultos: La dosis recomendada es de 2 aplicaciones en cada fosa nasal, 2 veces al día (400 mcg).
La administración total no deberá exceder 8 aplicaciones diarias.
Reacciones adversas:
Ocasionalmente se han reportado estornudos, así como sequedad e irritación de la mucosa nasal y garganta.
En casos aislados se han reportado olor y sabor desagradable, epistaxis y casos extremadamente raros de perforación del tabique.
- Metilprednisolona

Dosis y vía de administración:
La dosis recomendada de succinato de METILPREDNISOLONA como terapia concomitante en padecimientos que ponen en peligro la vida es de 30 mg/kg de succinato de METILPREDNISOLONA por vía I.V. en un periodo de por lo menos 30 minutos.
Esta dosis se puede repetir cada 4 a 6 horas, hasta por 48 horas.
Para otras indicaciones, la dosis inicial variará de 10 a 40 mg, dependiendo del padecimiento que se esté tratando.
Pueden requerirse dosis mayores en periodos cortos para el manejo de padecimientos agudos y severos.
La dosis administrada por vía I.V. debe ser por un periodo de 5 minutos como mínimo. Si se requiere una dosis mayor, ésta será dada por al menos un periodo de 30 minutos.
Las dosis subsecuentes se pueden aplicar por vía I.V. o I.M. a intervalos dictados por la condición clínica y la respuesta del paciente.
En pacientes pediátricos, la dosis puede reducirse, pero deberá estar determinada por la severidad del padecimiento y la respuesta del paciente, más que por la edad y la talla corporal. Ésta no deberá ser menor de 0.5 mg/kg en 24 horas. El succinato de Metilprednisolona puede administrarse por aplicación I.V., I.M., o por infusión I.V.
El método de elección para casos de urgencia es la vía I.V.
Reacciones adversas:
Desequilibrios en los fluidos y electrólitos: Retención de sodio, retención de líquidos, insuficiencia cardiaca congestiva en pacientes susceptibles, pérdida de potasio, alcalosis hipopotasémica, hipertensión.
Aparato músculo-esquelético: Debilidad muscular, miopatía esteroidea, pérdida de masa muscular, osteoporosis, ruptura del tendón, particularmente del tendón de Aquiles, artralgia severa (succinato sódico de METILPREDNISOLONA), fracturas por compresión vertebral, necrosis aséptica de las cabezas femoral y humoral, fractura patológica de huesos largos.
Gastrointestinales: Úlcera péptica con posible perforación y hemorragia, pancreatitis, distensión abdominal, esofagitis ulcerativa.
Después del tratamiento con corticosteroides se han observado aumentos en los niveles de alaninatransaminasa (ALT, SGPT), aspartato transaminasa (AST, SGOT) y fosfatasa alcalina.
Usualmente estos cambios son pequeños, no se asocian con ningún síndrome clínico, y son reversibles al suspender el corticosteroide.
Dermatológicas: Trastornos en la cicatrización de heridas, piel delgada y frágil, petequias y equimosis, eritema facial, aumento en la sudoración, puede suprimir las reacciones a las pruebas cutáneas.
Neurológicas: Aumento en la presión intracraneal con papiledema, usualmente después del tratamiento, convulsiones, vértigo, cefalea.
Endocrinas: Desarrollo de estado Cushingoide, supresión del crecimiento en los niños, falta de respuesta secundaria adrenocortical e hipofisaria, particularmente en momentos de estrés, como en trauma, cirugía o enfermedad, irregularidades menstruales, tolerancia disminuida a los carbohidratos, manifestaciones de diabetes mellitus latente, requerimientos aumentados de insulina o agentes hipoglucémicos orales en los diabéticos.
Oftálmicas: Cataratas subcapsulares posteriores, presión intraocular aumentada, glaucoma, exoftalmos.
Metabólicas: Balance negativo de nitrógeno debido al catabolismo de proteínas, se han reportado las siguientes reacciones adversas adicionales después de la terapia tanto oral como parenteral: urticaria y otras reacciones alérgicas, reacciones anafilácticas o de hipersensibilidad.
Las siguientes reacciones adversas adicionales se relacionan con la terapia parenteral con corticosteroides: reacción anafiláctica con o sin colapso circulatorio, paro cardiaco, broncospasmo; hiperpigmentación o hipopigmentación; atrofia subcutánea y cutánea; absceso estéril; infecciones en el sitio de inyección después de la administración no estéril; resurgimiento postinyección; después del uso intrasinovial; artropatía tipo Charcot; náusea y vómito; arritmias cardiacas; hipotensión o hipertensión.
- Difenhidramina

Dosis y vía de administración:
Jarabe:
Adultos: 2 cucharaditas (5 ml) cada 6 a 8 horas.
Niños de 3 a 5 años: 1 cucharadita cada 8 horas.
Niños de 6 a 12 años: 1 cucharadita cada 6 horas.
Dosis máxima para niños de 3 a 6 años: 25 mg/día.
Dosis máxima para niños de 6 a 12 años: 50 mg/día.
Solución inyectable:
Intramuscular profunda, intravenosa.
Adultos y niños mayores de 12 años: 10 a 50 mg cada 8 horas.
Dosis máxima, 400 mg/día.
Niños de 3 a 12 años: 5 mg/kg/día.
Dosis máxima, 300 mg/día.
Reacciones adversas:
Sequedad de las mucosas, sedación, somnolencia, mareo, trastornos de la coordinación, constipación, aumento de reflujo gástrico, vómito, diarrea, malestar epigástrico, agitación, nerviosismo, euforia, temblor, pesadillas, urticaria, sudación excesiva, escalofríos, visión borrosa, reacciones adversas cardiovasculares, retención y dificultad urinaria, fotosensibilidad.
Dosis y vía de administración:

Reacciones adversas: El bromhidrato de


- Loratadina

Dosis y vía de administración:
Adultos y niños mayores de 12 años: Dos cucharaditas de Loratadina (10 ml = 10 mg) una vez al día.
Niños de 2 a 12 años:
Dosis ponderal: 0.2 mg/kg/día.
Peso corporal > 30 kg = 10 ml (10 mg) una vez al día.
Peso corporal < 30 kg = 5 ml (5 mg) una vez al día.
En pacientes con falla hepática o insuficiencia renal se debe ajustar la dosis a 5 ml (5 mg) diarios o 10 ml (10 mg) en días alternos.
Reacciones adversas:
Los efectos adversos más frecuentes incluyen cefalea, somnolencia, fatiga y resequedad de boca. En pacientes de 6 a 12 años los efectos adversos (> 2%) más frecuentes son nerviosismo, sibilancias, fatiga, hipercinesia, dolor abdominal, conjuntivitis, disfonía y malestar. En estudios clínicos de geriatría, y en adultos, se han reportado efectos adversos en todos los sistemas del organismo entre los que se incluyen: alteraciones de lagrimeo y salivación, hipoestesia, impotencia, sudoración y sed; edema angioneurótico, astenia, dolor lumbar, visión borrosa, dolor torácico, fiebre, calambres musculares, tinnitus, infección viral, aumento de peso; hipertensión, hipotensión, palpitaciones, taquiarritmias supraventriculares, síncope, taquicardia; blefarospasmo, disfonía, hipertonía, mareos, migraña, parestesias, temblores, vértigo; alteraciones gustatorias, anorexia, estreñimiento, diarrea, dispepsia, flatulencia, gastritis, hipo, aumento del apetito, estomatitis, odontalgia, vómito, artralgias, mialgias, agitación, amnesia, ansiedad, confusión, depresión, alteraciones de la concentración, insomnio, irritabilidad; mastalgia, dismenorrea, menorragia, vaginitis; broncospasmo, tos, disnea, epistaxis, hemoptisis, laringitis, resequedad nasal, faringitis, sinusitis, estornudos; dermatitis, resequedad cutánea, reacciones de fotosensibilidad, prurito, púrpura, urticaria, retención urinaria, incontinencia urinaria; alteraciones de la función hepática: ictericia, hepatitis, necrosis hepática; anafilaxia, eritema multiforme, edema periférico y convulsiones.
- Dextrometorfano

Dosis y vía de administración:
Oral:
No se recomienda en niños menores de 6 años.
Niños mayores de 6 a 12 años: 1 a 2 cucharaditas 3 a 4 veces al día, cada 6 u 8 horas, 7.5 mg/día.
Adultos: 1 cucharadita 3 a 4 veces al día, cada 6 u 8 horas de 15 a 30 mg/día.
- Ambroxol


Dosis y vía de administración:
No se ha establecido la dosis óptima de Ambroxol, pero en la mayoría de los estudios clínicos realizados en adultos, han utilizado dosis entre 60 a 180 mg por día, en tres dosis divididas.
En niños, las dosis sugeridas son:
De 2 a 5 años: 15 a 30 mg/día.
De 5 a 12 años: 30 a 45 mg/día.
Niños de 12 años y mayores: 60 a 90 mg/día.
Cuando se emplea como mucolítico, en la mayoría de los estudios se ha administrado Ambroxol en dosis entre 1.5 a 2 mg/kg/día, en 2 dosis divididas.
Reacciones adversas:
Existen algunos reportes de que Ambroxol puede causar las siguientes reacciones adversas: fatiga, xerostomía, sialorrea, constipación, disuria y reacciones alérgicas; trastornos gastrointestinales leves como diarrea, náusea y vómito.
9. Fármacos genitourinarios
Definición: Actividad analgésica tópica o anestésica local sobre la mucosa de las vías urinarias. No se ha dilucidado su mecanismo de acción. Alivia el dolor y el ardor, y disminuye la urgencia y la frecuencia de las micciones causadas por infecciones e irritación de la mucosa del aparato genitourinario.
- Butilhioscina

Dosis y vía de administración:
Adultos: La dosis por vía oral recomendada con fines anticolinérgicos y antiespasmódicos es de 10 a 20 mg, 3 a 5 veces al día. Por vía I.V., se pueden aplicar entre 10 a 40 mg, con una dosis máxima diaria de 100 mg.
Niños: La seguridad y eficacia de Butilhioscina es menor en niños, por lo que se recomienda precaución con estos tratamientos.
Para niños mayores de 6 años: Se recomienda 5 mg, 3 veces al día.
Reacciones adversas:
Cardiovasculares: Butilhioscina puede inducir hipotensión, taquicardia, y raras veces, choque asociado a reacciones alérgicas.
Sistema nervioso central: Puede causar vértigo, adormecimiento, desorientación, midriasis, boca seca y respiración tipo Cheyne-Stokes.
Metabólicas: Se han reportado inhibición de la sudoración y la secreción de saliva en personas que reciben Butilhioscina.
Gastrointestinales: Puede presentarse inhibición de la salivación, disminución del tránsito esofágico, inhibición en la producción de tripsina y amilasa pancreáticas, y aumento en la secreción de bicarbonato.
Genitourinario: La administración de Butilhioscina puede causar dificultad para orinar.
Respiratorios: Con el uso de Butilhioscina se han reportado casos de acortamiento en la respiración y aleteo nasal.
Piel: En pacientes que reciben Butilhioscina se han observado casos de urticaria, edema angioneurótico, erupciones y otros datos asociados a alergias.
Ojo: Puede haber cicloplejía, midriasis, visión borrosa, anisocoria, glaucoma y pigmentación ocular durante el uso de Butilhioscina.
- Nistatina

Dosis y vía de administración:
Oral:
Infantes: La dosis recomendada es de 1 a 2 ml (100,000 a 200,000 unidades) cuatro veces al día.
Estudios clínicos limitados en prematuros y recién nacidos con bajo peso indican que 1 ml cuatro veces al día es eficaz. En infantes y niños pequeños, se recomienda aplicar la mitad de la dosis en cada lado de la boca.
Niños y adultos: Se han empleado dosis que varían entre 1 y 6 ml (100,000 a 600,000 unidades) cuatro veces al día. La suspensión debe retenerse en la boca tanto como sea posible antes de deglutirla. El tratamiento debe continuarse por lo menos 48 horas después de que los síntomas hayan desaparecido. Si los síntomas empeoran o persisten (por lo menos 14 días de tratamiento) se debe evaluar al paciente y considerar otro tipo de tratamiento.
Reacciones adversas:
Los efectos adversos ocasionados por la nistatina son poco frecuentes. Cuando se utiliza en grandes dosis orales la nistatina puede producir leves y transitorios náuseas/vómitos, diarrea y dolor abdominal. Las formas tópicas y vaginales de nistatina han producido irritación de la piel (rash, urticaria) en algunos pacientes, sobre todo debido a los conservantes (parabenos) que se encuentran en algunas de las formulaciones. Debido a que algunas formulaciones de suspensión oral de nistatina contienen sacarosa, la hiperglucemia es posible.
- Anfotericina B

Dosis y vía de administración:
Anfotericina B es un producto liofilizado estéril y apirógeno, que una vez reconstituido para infusión intravenosa contiene 5 mg/ml de Anfotericina B.
Cada frasco ámpula contiene 50 mg de Anfotericina B en forma de un complejo con colesteril sulfato de sodio.
Anfotericina B se administra mediante infusión intravenosa a una dosis de 1 a 2 mg/kg/hora. Si el paciente presenta reacciones agudas o no puede tolerar el volumen de infusión administrado en 90 minutos es posible prolongar el tiempo de infusión.
El tratamiento puede empezar con una dosis diaria de 3-4 mg/kg, según las necesidades.
Reacciones adversas:
En 80% de individuos que reciben Anfotericina B por micosis profunda, se advierte hiperazoemia. La toxicidad depende de la dosis, es transitoria y aumenta por la administración concomitante de otros medicamentos nefrotóxicos como aminoglucósidos y ciclosporina.
También se observa acidosis tubular renal, pérdida renal de potasio y magnesio durante el tratamiento, durante varias semanas después.
Se necesita potasio suplementario en 33% de los individuos que reciben Anfotericina B por tiempo prolongado. La anemia hipocrómica, normocítica es común; el hematócrito disminuyó en promedio 27% en un estudio. El mecanismo probable es la menor producción de eritropoyetina. Fiebre, rigidez y escalofríos.
- Cloranfenicol

Dosis y vía de administración:
Solución oftálmica:
Adultos y niños: Instilar 1-2 gotas, 3-4 veces al día.
Reacciones adversas:
La anemia es el padecimiento que constituye el efecto tóxico más común y ocurre cuando las concentraciones exceden los 25 mcg/ml, recuperándose entre 1 a 2 semanas después de haber suspendido el medicamento.
La anemia aplásica, que por lo general es fatal y no se relaciona con la dosis ni la duración del tratamiento, al parecer tiene una predisposición bioquímica individual. Se ha reportado anemia hemolítica principalmente en pacientes con deficiencia de la enzima glucosa 6-fosfatodeshidrogenasa; los defectos en la coagulación, al parecer por inhibición de la síntesis plaquetaria, se relacionan con la dosis utilizada, puesto que se ha reportado la generación de leucemia pero en pacientes que han desarrollado anemia aplásica. En el síndrome del niño gris (colapso cardiovascular y respiratorio) que ocurre en neonatos expuestos a do-
sis altas de Cloranfenicol durante las primeras 48 horas de vida, los síntomas se presentan a los 3 ó 4 días y se caracterizan por distensión abdominal, cianosis progresiva, colapso vasomotor con respiración irregular; la muerte sobreviene en un lapso de horas.
sis altas de Cloranfenicol durante las primeras 48 horas de vida, los síntomas se presentan a los 3 ó 4 días y se caracterizan por distensión abdominal, cianosis progresiva, colapso vasomotor con respiración irregular; la muerte sobreviene en un lapso de horas.
Se han reportado alteraciones en el sistema nervioso central: depresión, confusión y delirio; y a nivel periférico, diversos tipos de neuritis que incluyen a la neuritis óptica, pudiendo llegar a atrofia óptica que se relaciona con la dosis y el tiempo de exposición. La neuritis puede responder bien a tratamiento a base de vitamina B6 y B12, así como a la suspensión del Cloranfenicol. A nivel gastrointestinal puede ocurrir vómito, glositis, estomatitis, enterocolitis y diarrea, también se han reportado reacciones de hipersensibilidad como broncospasmo, urticaria, angioedema y, muy raras veces, choque anafiláctico. La solución oftálmica ocasionalmente causa sensación de quemazón, lagrimeo, visión borrosa.
- Clindamicina

Dosis y vía de administración:
Oral e intramuscular.
Adultos: La dosis recomendada de Clindamicina depende del tipo de infección a combatir y la susceptibilidad del microorganismo. La dosis diaria recomendada es de 600 a 1200 mg/día, divididos en 2 a 4 tomas. Las dosis de 1200 a 2700 mg/6 horas, resultan adecuadas para infecciones más severas. No se recomienda aplicar más de 600 mg por vía I.M.
Niños: La dosis ponderal promedio de Clindamicina es de 20 a 40 mg/kg/día, divida en 3 ó 4 tomas diarias en niños con peso mayor de 10 kg.
También se puede calcular la dosis en función de la superficie corporal, calculando 350 a 450 mg/m2/día. En neonatos se recomienda 15 a 20 mg/kg/día en 3 ó 4 dosis.
Hematológicas: Se han reportado leucopenia, leucocitosis, anemia y trombocitopenia graves en algunos pacientes recibiendo Clindamicina.
Sistema cardiovascular: En algunos pacientes, Clindamicina puede causar arritmias severas como fibrilación ventricular, alargamiento del intervalo QT y arritmia ventricular polimórfica o torsades de pointes. También puede desencadenar bigeminismo ventricular y bloqueo cardíaco en diferentes grados.
Se han reportado algunos casos de vasculitis.
Sistema nervioso central: Se han reportado eventos aislados de bloqueo neuromuscular.
Gastrointestinales: El tratamiento con Clindamicina puede producir diarrea, náusea, vómito y dolor abdominal.
10. Fármacos Hematodológicos
Definición:
Antianémicos
ANEMIA POR DÉFICIT DE HIERRO. La anemia tiene etiologías muy diversas. Se produce cuando la concentración de hemoglobina se reduce por debajo de las cifras normales según la edad y el sexo. Es esencial hacer un diagnóstico correcto antes de iniciar tratamiento.
Antes de administrar sustitución con hierro, hay que excluir cualquier causa subyacente grave de anemia por déficit de hierro, como erosión gástrica y carcinoma de colon. La profilaxis con sales de hierro en la gestación se recomienda en las mujeres con factores adicionales de déficit de hierro; los preparados con dosis bajas de hierro y ácido fólico se utilizan para la profilaxis de la anemia megaloblástica en la gestación.
Las sales ferrosas se deben administrar por vía oral siempre que sea posible. Difieren sólo ligeramente en la eficiencia de la absorción, por lo que la elección del preparado se suele decidir por la incidencia de efectos adversos y el coste. Las sales férricas se absorben mucho menos. La dosis oral de hierro elemental para el tratamiento de la anemia por déficit de hierro en adultos es de 100-200 mg al día con las comidas.
El contenido aproximado de hierro elemental de diversas sales ferrosas es fumarato ferroso 200 mg (65 mg de hierro), gluconato ferroso 300 mg (35 mg de hierro), succinato ferroso 100 mg (35 mg de hierro), sulfato ferroso 300 mg (60 mg de hierro), y sulfato ferroso desecado 200 mg (65 mg de hierro).
La concentración de hemoglobina debe aumentar unos 100-200 mg/100 ml al día o bien 2 g/100 ml durante 3-4 semanas. Después de que la hemoglobina haya aumentado a cifras normales, el tratamiento se debe seguir durante 3 meses más a fin de reponer los depósitos de hierro.
Se ha descrito que la ingesta de hierro por la tarde mejora su absorción. La ingesta de hierro con las comidas puede reducir la biodisponibilidad, pero mejora la tolerabilidad y la adhesión.
Si se presentan efectos adversos con una sal, se puede reducir la dosis o cambiar a una sal de hierro alternativa, aunque una mejor tolerabilidad puede ser debida a una menor cantidad de hierro elemental. Las sales de hierro pueden producir irritación gastrointestinal. Las náuseas y el dolor epigástrico están relacionados con la dosis. Los preparados de hierro que se administran por vía oral pueden producir estreñimiento, sobre todo en pacientes ancianos, con el riesgo ocasional de una impactación fecal. El hierro oral puede exacerbar la diarrea en pacientes con enfermedad inflamatoria intestinal, pero también se requiere cuidado en pacientes con estenosis y divertículos intestinales. El hierro como hierro dextrano (un compuesto de hidróxido férrico con dextranos) [no incluido en la Lista Modelo de la OMS] sólo se debe administrar por vía parenteral si el paciente no puede tolerar el hierro oral, o no se tiene certeza de que se tome, o presenta pérdidas hemáticas importantes y continuadas, o malabsorción. Muchos pacientes con insuficiencia renal crónica sometidos a hemodiálisis (y algunos con diálisis peritoneal) requieren hierro intravenoso de manera habitual. El hierro parenteral puede ser más perjudicial que beneficioso. Con la excepción de los pacientes en hemodiálisis, la respuesta de la hemoglobina no es significativamente más rápida con la vía parenteral que con la vía oral.
ANEMIAS MEGALOBLÁSTICAS. Las anemias megaloblásticas se deben a la falta de vitamina B12 (hidroxicobalamina) o folato o ambos. Las manifestaciones clínicas de la anemia megaloblástica por déficit de folatos son similares a las del déficit de vitamina B12 excepto en que la neuropatía grave asociada no se produce; es fundamental establecer la causa subyacente en cada caso. La hidroxicobalamina está indicada para el tratamiento del déficit de vitamina B12 por una ingesta deficiente o malabsorción, incluida la anemia perniciosa (debida a la falta de factor intrínseco, que es esencial para la absorción de vitamina B12). El déficit de folato a causa de una nutrición pobre, gestación, antiepilépticos o malabsorción se trata con ácido fólico, pero éste nunca debe ser administrado sin vitamina B12 en caso de anemia megaloblástica no diagnosticada a causa del riesgo de precipitar cambios neurológicos por déficit de vitamina B12.
Los preparados que contienen una sal ferrosa y ácido fólico se utilizan para la prevención de la anemia megaloblástica en la gestación. Las dosis bajas de ácido fólico en estos preparados son inadecuados para el tratamiento de las anemias megaloblásticas.
PREVENCIÓN DE LOS DEFECTOS DEL TUBO NEURAL. Una ingesta adecuada de ácido fólico antes de la concepción y durante las primeras semanas de la gestación reduce el riesgo de defectos del tubo neural en los niños. Por lo tanto, las mujeres que planean una gestación, deberían recibir un aporte suficiente de ácido fólico antes de la concepción y durante las primeras 12 semanas de gestación; se puede administrar ácido fólico como suplemento dietético o farmacológico a una dosis de 400-500 microgramos al día. Una mujer que no ha recibido suplementos de ácido fólico y sospecha que podría estar embarazada debería iniciar la toma de ácido fólico y seguir hasta la doceava semana de gestación.
Las mujeres con mayor riesgo de tener un niño con defectos del tubo neural (como un antecedente de un defecto del tubo neural en el hijo anterior) deberían recibir una dosis más alta de ácido fólico, de unos 5 mg al día, empezando antes de la concepción y durante 12 semanas después. Las mujeres tratadas con antiepilépticos deberían recibir consejo de su médico antes de iniciar el ácido fólico.
Ácido fólico
Comprimidos, ácido fólico 1 mg, 5 mg
Indicaciones: tratamiento de la anemia megaloblástica por déficit de folato; prevención del defecto del tubo neural en la gestación (véanse las notas anteriores)
Contraindicaciones: nunca se debe administrar sin vitamina B12 en la anemia megaloblástica no diagnosticada u otros estados de déficit de vitamina B12 por el riesgo de precipitar degeneración combinada subaguda de la médula espinal; enfermedad maligna dependiente de folatos
Precauciones: las mujeres tratadas con antiepilépticos necesitan consejo médico antes de iniciar el tratamiento con ácido fólico; interacciones: Apéndice 1
Posología:
Tratamiento del déficit de folatos, anemia megaloblástica, por vía oral, ADULTOS 5 mg al día durante 4 meses; en estados de malabsorción pueden ser necesarios hasta 15 mg al día
Prevención de un primer episodio de defecto del tubo neural, por vía oral, ADULTOS 400-500 microgramos al día antes de la concepción y durante las primeras doce semanas de gestación
Prevención de la recurrencia de defecto del tubo neural, por vía oral, ADULTOS 5 mg al día (reducidos a 4 mg al día, si hay un preparado adecuado disponible) desde por los menos 4 semanas antes de la concepción hasta la doceava semana de gestación
Hidroxicobalamina
Inyección (Solución para inyección), hidroxicobalamina 1 mg/ml, ampolla 1 ml
Indicaciones: anemia megaloblástica por déficit de vitamina B12
Precauciones: excepto en urgencias, no se debe administrar antes de que se confirme el diagnóstico; hay que vigilar los niveles de potasio sérico - arritmias secundarias a la hipokaliemia al inicio del tratamiento
Posología:
Anemia megaloblástica sin afectación neurológica, por inyección intramuscular, ADULTOS y NIÑOS inicialmente 1 mg 3 veces por semana durante 2 semanas, después 1 mg cada 3 meses
Anemia megaloblástica con afectación neurológica, por inyección intramuscular, ADULTOS y NIÑOS inicialmente 1 mg a días alternos hasta que no se produzca más mejoría, después 1 mg cada 2 meses
Profilaxis de la anemia macrocítica, por inyección intramuscular, ADULTOS y NIÑOS 1 mg cada 2-3 meses
Ambliopía por tabaco y atrofia óptica de Leber, por inyección intramuscular, ADULTOS y NIÑOS 1 mg al día durante 2 semanas, después 1 mg dos veces a la semana hasta que no aparezca más mejoría, después 1 mg cada 1-3 meses
Efectos adversos: prurito, exantema, fiebre, escalofríos, sofocos, náusea, mareo; raramente erupciones acneiformes y ampollosas, anafilaxia
Sales ferrosas
Comprimidos, sulfato ferroso desecado 200 mg (65 mg de hierro); sulfato ferroso 300 mg (60 mg de hierro); fumarato ferroso 210 mg (68 mg de hierro); gluconato ferroso 300 mg (35 mg de hierro)
Solución oral, sulfato ferroso (25 mg de hierro)/ml
Indicaciones: anemia por déficit de hierro
Contraindicaciones: hemosiderosis, hemocromatosis; cualquier forma de anemia no causada por déficit de hierro; pacientes que reciben transfusiones sanguíneas repetidas; tratamiento con hierro parenteral
Precauciones: no se debe administrar durante más de 6 meses; gestación; úlcera péptica, enteritis regional, colitis ulcerosa, estenosis intestinal, diverticulosis; sobredosificación: véase la sección 4.2.4; interacciones: Apéndice 1
Posología:
Anemia por déficit de hierro, por vía oral, ADULTOS hierro elemental 100-200 mg al día distribuidos en varias tomas
Prevención de la anemia por déficit de hierro (en casos de especial riesgo), por vía oral, ADULTOS (mujeres) hierro elemental 60 mg al día; NIÑOS menores de 5 años hierro elemental 2 mg/kg (máximo 30 mg) al día, mayores de 5 años hierro elemental 30 mg al día; en mujeres y niños mayores de 5 años, también puede administrarse ácido fólico.
CONSEJO AL PACIENTE: Aunque los preparados de hierro se absorben mejor con el estómago vacío, se pueden administrar después de las comidas para reducir los efectos adversos gastrointestinales; pueden decolorar las heces. Los preparados líquidos que contienen sales de hierro deben diluirse bien con agua (y si es posible ingerirlos con una caña para prevenir la decoloración de los dientes)
Efectos adversos: estreñimiento, diarrea, heces oscuras, náusea, dolor epigástrico, irritación gastrointestinal; la administración crónica o excesiva puede producir hemosiderosis
Sal ferrosa con ácido fólico
Comprimidos, sulfato ferroso desecado 325 mg (105 mg de hierro), ácido fólico 350 microgramos; sulfato ferroso desecado 160 mg (50 mg de hierro), ácido fólico 400 microgramos; fumarato ferroso 322 mg (105 mg de hierro), ácido fólico 350 microgramos
Indicaciones: prevención de los déficits de hierro y ácido fólico en la gestación
Precauciones: las dosis bajas de ácido fólico en las combinaciones anteriores son inadecuadas para el tratamiento de la anemia megaloblástica; sobredosificación: véase la sección 4.2.4; interacciones: Apéndice 1
Posología:
Anemia grave, por vía oral, ADULTOS hierro elemental 120 mg al día con ácido fólico 400 microgramos al día durante 3 meses; NIÑOS menores de 2 años hierro elemental 25 mg al día con ácido fólico 100-400 microgramos al día durante 3 meses, 2-12 años hierro elemental 60 mg al día con 400 microgramos de ácido fólico al día durante 3 meses
Prevención de los déficits de hierro y ácido fólico en la gestación, por vía oral, ADULTOS el equivalente de unos 100 mg de hierro elemental con 350-400 microgramos de ácido fólico al día durante toda la gestación
Efectos adversos: véanse Sales ferrosas
Fármacos que alteran la coagulación
Los anticoagulantes están indicados para prevenir la formación de trombos o la extensión de un trombo existente en la parte más lenta de la circulación, donde el trombo se compone de una malla de fibrina enredada con plaquetas y hematíes. Por tanto, son ampliamente utilizados en la prevención y el tratamiento de las trombosis venosas profundas de extremidades inferiores, la profilaxis del tromboembolismo en la cardiopatía reumática y la fibrilación auricular, y en la prevención de la formación de trombos en las válvulas cardíacas prostéticas.
La heparina es un anticoagulante parenteral que inicia la anticoagulación de manera rápida, pero tiene una duración de acción corta. Las heparinas de bajo peso molecular tienen una duración de acción más prolongada.
Para el tratamiento de las trombosis venosas profundas y el tromboembolismo pulmonar se administra con una dosis de carga intravenosa, seguida por una infusión intravenosa continua (mediante una bomba de infusión) o por una inyección subcutánea intermitente. Al mismo tiempo que la heparina, se inicia la administración de un anticoagulante oral. La heparina se debe continuar durante 5 días como mínimo, hasta que el anticoagulante oral haya ejercido su efecto y el INR (razón internacional normalizada) se sitúe en el margen terapéutico durante 2 días consecutivos. Es esencial la vigilancia diaria de laboratorio.
La heparina también se utiliza en pautas para el tratamiento del infarto de miocardio, el tratamiento de la angina inestable, la oclusión arterial periférica aguda y en diálisis.
En pacientes sometidos a cirugía general, se administra heparina a dosis bajas por inyección subcutánea para prevenir la trombosis venosa profunda y el tromboembolismo pulmonar postoperatorio en pacientes de alto riesgo (con obesidad, neoplasia, antecedente de trombosis venosa profunda o tromboembolismo pulmonar, pacientes mayores de 40 años, los que padecen un trastorno trombofílico o los sometidos a cirugía mayor o complicada). También está indicada en pacientes médicos de alto riesgo, por ejemplo obesidad, insuficiencia cardíaca, encamados.
En caso de hemorragia, habitualmente basta con retirar la heparina, pero si se requiere una reversión rápida de los efectos de la heparina, el sulfato de protamina es un antídoto específico.
Los anticoagulantes orales tardan por lo menos 48-72 horas en alcanzar el efecto anticoagulante completo; si se necesita un efecto inmediato, se administra heparina de manera concomitante. La warfarina está indicada en la trombosis venosa profunda, el tromboembolismo pulmonar, en pacientes con fibrilación auricular con riesgo de tromboembolismo y para portadores prótesis valvulares cardíacas mecánicas (para prevenir la formación de émbolos a partir de las válvulas); los anticoagulantes orales no son de primera elección en la trombosis cerebral ni en la oclusión arterial periférica. El principal efecto adverso de los anticoagulantes orales es la hemorragia. Hay que determinar el tiempo de protrombina (expresado habitualmente como INR, razón internacional normalizada) cada día inicialmente y después a intervalos más largos según la respuesta. Si se produce una hemorragia grave, hay que suspender la warfarina y administrar fitomenadiona (vitamina K) por inyección intravenosa lenta.
ANTICOAGULANTES EN LA GESTACIÓN. Los anticoagulantes orales son teratogénicos y no se deben administrar en el primer trimestre de la gestación. Hay que advertir a las mujeres con riesgo de gestación sobre este riesgo puesto que la suspensión de warfarina antes de la sexta semana de gestación puede evitar en gran parte el riesgo de anomalía fetal. Los anticoagulantes orales atraviesan la placenta con el riesgo de hemorragia placentaria o fetal, sobre todo durante las últimas semanas de la gestación y en el parto. Por consiguiente, si es posible, los anticoagulantes orales deben ser evitados durante la gestación, sobre todo en el primer y tercer trimestre. Algunas decisiones pueden resultar difíciles, especialmente en mujeres con válvulas cardíacas protésicas o con antecedente de trombosis venosa o tromboembolismo pulmonar recurrentes.
HEMOFILIA. La desmopresina [no se incluye en la Lista Modelo de la OMS] en inyección puede ayudar la hemostasia y ser útil en formas leves de hemofilia. En procedimientos menores como cirugía dental, puede evitar la necesidad de factor VIII. Para el uso de factor VIII y factor IX en la hemofilia, véase la sección 11.2.
Heparina sódica
Inyección (Solución para inyección), heparina sódica 1.000 unidades/ml, ampolla 1 ml; 5.000 unidades/ml, ampolla 1 ml; 25.000 unidades/ml, ampolla 1 ml
Indicaciones: tratamiento y profilaxis de la trombosis venosa profunda y del tromboembolismo pulmonar
Contraindicaciones: hipersensibilidad a la heparina; hemofilia y otros trastornos hemorrágicos, trombocitopenia, úlcera péptica, hemorragia cerebral reciente, hipertensión grave, enfermedad hepática o renal grave, después de un traumatismo mayor o cirugía reciente (sobre todo ocular o del sistema nervioso)
Precauciones: alteración hepática (Apéndice 5) e insuficiencia renal (Apéndice 4); hipersensibilidad a las heparinas de bajo peso molecular; anestesia espinal o epidural - riesgo de hematoma espinal; gestación (Apéndice 2); diabetes mellitus, acidosis, fármacos ahorradores de potasio de manera concomitante - incrementa el riesgo de hiperkaliemia; interacciones: Apéndice 1
Posología:
Tratamiento de la trombosis venosa profunda y el tromboembolismo pulmonar, por inyección intravenosa, ADULTOS dosis de carga de 5.000 unidades (10.000 unidades en tromboembolismo pulmonar grave) seguida por una infusión intravenosa continuade 15-25 unidades/kg/hora o por inyección subcutánea de 15.000 unidades cada 12 horas; la vigilancia de laboratorio es esencial, preferiblemente cada día y con ajuste de dosis en conformidad; por inyección intravenosa, ADULTOS JÓVENES y NIÑOS, dosis de carga menor, después por infusión intravenosa continua, 15-25 unidades/kg/hora o por inyección subcutánea, 250 unidades/kg cada 12 horas
Profilaxis en cirugía general, por inyección subcutánea, ADULTOS 5.000 unidades 2 horas antes de la cirugía, después cada 8-12 horas durante 7 días o hasta la deambulación del paciente (no es necesaria la vigilancia); durante la gestación (con vigilancia) 5.000-10.000 unidades cada 12 horas (importante: no pretenda cubrir el tratamiento de la válvula cardíaca protésica durante la gestación, que requiere un tratamiento especializado)
Efectos adversos: trombocitopenia inmune que habitualmente se produce entre los 6 y 10 días tras el inicio del tratamiento (requiere retirada inmediata de la heparina); hemorragia, necrosis cutánea, reacciones de hipersensibilidad como urticaria, angioedema y anafilaxia; osteoporosis tras el uso prolongado y raramente alopecia
Warfarina sódica
La warfarina es un anticoagulante oral representativo. Hay varios fármacos alternativos
Comprimidos, warfarina sódica 1 mg, 2 mg, 5 mg
Indicaciones: profilaxis del tromboembolismo en la cardiopatía reumática y la fibrilación auricular; profilaxis tras la inserción de una válvula cardíaca protésica; profilaxis y tratamiento de la trombosis venosa y el tromboembolismo pulmonar; accidentes isquémicos transitorios
Contraindicaciones: gestación (véanse las notas anteriores y el Apéndice 2); úlcera péptica, hipertensión grave, endocarditis bacteriana
Precauciones: alteración hepática (Apéndice 5) o insuficiencia renal (Apéndice 4), cirugía reciente, lactancia (Apéndice 3); interacciones: Apéndice 1
Posología:
NOTA. Donde sea posible, hay que determinar el tiempo de protrombina basal antes de administrar la dosis inicial
Profilaxis y tratamiento de los trastornos tromboembólicos, por vía oral, ADULTOS la dosis de inducción habitual es de 10 mg al día durante 2 días, según cada paciente; la dosis subsiguiente depende del tiempo de protrombina; la dosis de mantenimiento diaria habitual es de 3-9 mg administrada a la misma hora cada día
Efectos adversos: hemorragia; hipersensibilidad, erupción, alopecia, diarrea, caída inexplicable del hematocrito, “dedos de los pies morados”, necrosis cutánea, ictericia, disfunción hepática, náusea, vómitos y pancreatitis
Reversión de la anticoagulación
Fitomenadiona
Comprimidos, fitomenadiona 10 mg
Inyección (solución para inyección), fitomenadiona 10 mg/ml, ampolla 5 ml
Indicaciones: antagonista de la warfarina; profilaxis de la enfermedad hemorrágica del recién nacido
Precauciones: hay que reducir la dosis en las personas de edad avanzada; alteración hepática; no es un antídoto de la heparina; gestación (Apéndice 2); interacciones: Apéndice 1
Posología:
Hipoprotrombinemia inducida por warfarina; sin hemorragia o hemorragia menor, por inyección intravenosa lenta, ADULTOS 500 microgramos o por vía oral, ADULTOS 5 mg; hemorragia menos grave, por vía oral o por inyección intramuscular, ADULTOS 10-20 mg; hemorragia grave, ADULTOS, por inyección intravenosa lenta, 2,5-5 mg, muy raramente hasta 50 mg (pero riesgo de supracorrección a dosis altas)
Enfermedad hemorrágica del recién nacido, tratamiento, por inyección intravenosa o intramuscular, NEONATOS 1 mg con más dosis si es necesario a intervalos de 8 horas
Enfermedad hemorrágica del recién nacido, profilaxis, por inyección intramuscular, NEONATOS 0,5-1 mg en dosis única o por vía oral, 2 mg seguidos de una segunda dosis después de 4-7 días y en lactantes una tercera dosis después de 1 mes
Efectos adversos: reacciones de hipersensibilidad con sofocos, disnea, broncospasmo, mareo, hipotensión y colapso respiratorio o circulatorio que pueden ser debidos a surfactante de aceite de ricino polietoxilado en algunas formulaciones en inyección más que a la fitomenadiona
Protamina, sulfato
Inyección (solución para inyección), sulfato de protamina 10 mg/ml, ampolla 5 ml
Indicaciones: antídoto para la sobredosis de heparina
Precauciones: si se utiliza en exceso, la protamina tiene un efecto anticoagulante; aumento de reacciones alérgicas en personas con riesgo incluido tratamiento previo con protamina o insulina protamina, alergias a pescados, hombres infértiles o sometidos a vasectomía
Posología:
Sobredosis de heparina, por inyección intravenosa durante unos 10 minutos, 1 mg neutraliza 80-100 unidades de heparina cuando se administra durante los primeros 15 minutos; si el tiempo es mayor, se requiere menos protamina pues la heparina es excretada rápidamente
Efectos adversos: náusea, vómitos, lasitud, sofocos, hipotensión, bradicardia, disnea, reacciones alérgicas (como angioedema, anafilaxia)
11.Fármacos para el sistema endócrino.
Dexametasona
Comprimidos, dexametasona 500 microgramos, 4 mg [la presentación de 4 mg
no se incluye en la Lista Modelo de la OMS]
Inyección (Solución para inyección), fosfato de dexametasona (como fosfato
sódico de dexametasona) 4 mg/ml, ampolla 1 ml
Indicaciones: supresión de enfermedades inflamatorias y alérgicas (véase
también alergia y enfermedades alérgicas);
diagnóstico del síndrome de Cushing; hiperplasia suprarrenal congénita;
edema cerebral
Contraindicaciones: véanse las notas anteriores; infección sistémica
(excepto en situación que amenaza la vida o de administración de
tratamiento antibiótico específico); hay que evitar las vacunas con virus
vivos en los que reciben dosis inmunosupresoras (la respuesta
inmunitaria humoral está disminuida).
Efectos adversos:
efectos gastrointestinales como dispepsia, úlcera
péptica (con perforación), distensión abdominal, pancreatitis aguda,
úlcera esofágica y candidiasis; efectos musculoesqueléticos como
miopatía proximal, osteoporosis, fracturas vertebrales y de huesos largos,
osteonecrosis avascular, ruptura tendinosa; efectos endocrinos como
supresión suprarrenal, irregularidades menstruales y amenorrea,
síndrome de Cushing (con dosis altas, habitualmente reversible con la
retirada), hirsutismo, aumento de peso, balance de nitrógeno y calcio
negativo, aumento del apetito, aumento de la susceptibilidad y gravedad
de la infección; efectos neuropsiquiátricos con euforia, dependencia
psicológica, depresión, insomnio, hipertensión intracraneal con
papiledema en niños (habitualmente tras la retirada), psicosis y
agravación de esquizofrenia, agravación de epilepsia; efectos oftálmicos
como glaucoma, papiledema, catarata subcapsular posterior,
adelgazamiento corneal o escleral y exacerbación de enfermedad vírica o
fúngica oftálmica; también curación alterada, atrofia cutánea,
hematomas, estrías, telangiectasias, acné, ruptura miocárdica tras infarto
de miocardio reciente, alteraciones hidroelectrolíticas, leucocitosis,
reacciones de hipersensibilidad (incluso anafilaxia), tromboembolismo,
náusea, malestar e hipo; tras la administración intravenosa del éster de
fosfato se puede producir irritación perineal.
Hidrocortisona
Comprimidos, hidrocortisona 10 mg [no se incluye en la Lista Modelo de la
OMS]
Inyección (Polvo para solución para inyección), hidrocortisona (como succinato
sódico) vial de 100 mg
Indicaciones: insuficiencia adrenocortical; reacciones de
hipersensibilidad y shock anafiláctico. Acción sistémica
(excepto en situación que amenaza la vida o de administración de
tratamiento antimicrobiano específico); hay que evitar las vacunas con
virus vivos en los que reciben dosis i
Contraindicaciones: véanse las notas anteriores; infección sistémica
(excepto en situación que amenaza la vida o de administración de
tratamiento antimicrobiano específico); hay que evitar las vacunas con
virus vivos en los que reciben dosis inmunosupresoras (la respuesta de
anticuerpos séricos está disminuida)
Efectos adversos: efectos gastrointestinales como dispepsia, úlcera
péptica (con perforación), distensión abdominal, pancreatitis aguda,
úlcera esofágica y candidiasis; efectos musculoesqueléticos como
miopatía proximal, osteoporosis, fracturas vertebrales y de huesos largos,
osteonecrosis avascular, ruptura tendinosa; efectos endocrinos como
supresión suprarrenal, irregularidades menstruales y amenorrea,
síndrome de Cushing (con dosis altas, habitualmente reversible con la
retirada), hirsutismo, aumento de peso, balance de nitrógeno y calcio
negativo, aumento del apetito, aumento de la susceptibilidad y gravedad
de la infección; efectos neuropsiquiátricos con euforia, dependencia
psicológica, depresión, insomnio, hipertensión intracraneal con
papiledema en niños (habitualmente tras la retirada), psicosis y
agravación de esquizofrenia, agravación de epilepsia; efectos oftálmicos
como glaucoma, papiledema, catarata subcapsular posterior,
adelgazamiento corneal o escleral y exacerbación de enfermedad vírica o
fúngica oftálmica; también curación alterada, atrofia cutánea,
hematomas, estrías, telangiectasias, acné, ruptura miocárdica tras infarto
de miocardio reciente, alteraciones hidroelectrolíticas, leucocitosis,
reacciones de hipersensibilidad (incluso anafilaxia), tromboembolismo,
náusea, malestar e hipo.
Prednisolona
La prednisolona es un corticoide representativo. Hay varios fármacos alternativos
Comprimidos, prednisolona 5 mg, 25 mg
Indicaciones: supresión de enfermedades inflamatorias y alérgicas (véase
también la sección 3.1); con fármacos antineoplásicos en los linfomas y
leucemias agudas (sección 8.3); ojo (sección 21.2); asma (sección 25.1)
Formulario Modelo de la OMS 2004
305
Contraindicaciones: véanse las notas anteriores; infección sistémica
(excepto en situación clínica que amenaza la vida o de administración de
tratamiento antibiótico específico); hay que evitar las vacunas con virus
vivos en los que reciben dosis inmunosupresoras (la respuesta de
anticuerpos séricos está disminuida).
Efectos adversos: efectos gastrointestinales como dispepsia, úlcera
péptica (con perforación), distensión abdominal, pancreatitis aguda,
úlcera esofágica y candidiasis; efectos musculoesqueléticos como
miopatía proximal, osteoporosis, fracturas vertebrales y de huesos largos,
osteonecrosis avascular, ruptura tendinosa; efectos endocrinos como
Formulario Modelo de la OMS 2004
306
supresión suprarrenal, irregularidades menstruales y amenorrea,
síndrome de Cushing (con dosis altas, habitualmente reversible con la
retirada), hirsutismo, aumento de peso, balance de nitrógeno y calcio
negativo, aumento del apetito, aumento de la susceptibilidad y gravedad
de la infección; efectos neuropsiquiátricos con euforia, dependencia
psicológica, depresión, insomnio, hipertensión intracraneal con
papiledema en niños (habitualmente tras la retirada), psicosis y
agravación de esquizofrenia, agravación de epilepsia; efectos oftálmicos
como glaucoma, papiledema, catarata subcapsular posterior,
adelgazamiento corneal o escleral y exacerbación de enfermedad vírica o
fúngica oftálmica; también curación alterada, atrofia cutánea,
hematomas, estrías, telangiectasias, acné, ruptura miocárdica tras infarto
de miocardio reciente, alteraciones hidroelectrolíticas, leucocitosis,
reacciones de hipersensibilidad (incluso anafilaxia), tromboembolismo,
náusea, malestar e hipo.
Andrógenos
Los andrógenos son secretados por los testículos y los andrógenos más
débiles por el córtex suprarrenal y los ovarios. En el hombre, son
responsables del desarrollo y el mantenimiento de los órganos sexuales y
los caracteres sexuales secundarios, la función reproductora normal y el
comportamiento sexual, además de estimular el crecimiento y el desarrollo
del esqueleto y el músculo esquelético en la pubertad. A dosis altas en el
varón normal, los andrógenos inhiben la secreción de gonadotropina
hipofisaria y deprimen la espermatogénesis.
Testosterona, enantato
Formulario Modelo de la OMS 2004
307
La testosterona es un fármaco androgénico complementario
Inyección oleosa (Solución para inyección), enantato de testosterona 200 mg/ml,
ampolla 1 ml; 250 mg/ml, ampolla 1 ml [250 mg/ml no se incluye en la Lista
Modelo de la OMS]
Indicaciones: hipogonadismo; tratamiento paliativo del cáncer de mama
avanzado en mujeres
Contraindicaciones: cáncer de mama en hombres, cáncer de próstata,
hipercalcemia, gestación (Apéndice 2), lactancia (Apéndice 3), nefrosis,
antecedente de tumores hepáticos primarios
Efectos adversos: anomalías de la próstata y cáncer de próstata, cefalea,
depresión, hemorragia gastrointestinal, náusea, policitemia, ictericia
colestásica, alteraciones de la libido, ginecomastia, ansiedad, astenia,
parestesia generalizada, alteraciones electrolíticas como retención de
sodio con edema e hipercalcemia; crecimiento óseo aumentado; efectos
androgénicos como hirsutismo, calvicie androgénica, seborrea, acné,
priapismo, desarrollo sexual precoz y cierre prematuro de epífisis en
niños prepúberes, virilismo en mujeres, y supresión de la
espermatogénesis en hombres.
12. Psicofármacos
Fármacos utilizados en los trastornos psicóticos
El tratamiento de los trastornos psicóticos es farmacológico y psicosocial. Se recomienda empezar con programas individuales y comunitarios para reaprender viejas habilidades y desarrollar de nuevas, y para aprender a enfrentarse con la enfermedad. Los grupos de antipsicóticos son fenotiacinas (por ejemplo clorpormacina), butirofenonas (por ejemplo haloperidol), tioxantenos (por ejemplo flupentixol) y los nuevos antipsicóticos "atípicos" como clozapina y risperidona. En general, los diferentes fármacos antipsicóticos no difieren en su actividad antipsicótica, pero se diferencian en el grado y la calidad de efectos adversos (véase más adelante).
TRATAMIENTO DE LA FASE AGUDA. La administración de clorpormacina o haloperidol mejora los síntomas, como las alteraciones del pensamiento, las alucinaciones y los delirios, y previene la recaída. Habitualmente, son menos eficaces en pacientes apáticos, encerrados en sí mismos. Sin embargo, el haloperidol puede recuperar a un esquizofrénico agudo, que estaba previamente ensimismado, o incluso mudo o acinético, el comportamiento social y la actividad normal. En la fase aguda, la clorpromacina se puede administrar por inyección intramuscular a una dosis de 25-50 mg, que se puede repetir cada 6-8 horas con vigilancia del paciente por el riesgo de hipotensión. No obstante, en muchos casos no es necesaria la inyección intramuscular y los pacientes se pueden tratar con una dosis oral. En la fase aguda se puede administrar haloperidol.
TRATAMIENTO DE MANTENIMIENTO. En pacientes con diagnóstico confirmado de esquizofrenia puede ser necesario el tratamiento a largo plazo después de un primer episodio para prevenir la progresión de la enfermedad a la cronicidad.
Para el tratamiento a largo plazo, se recomienda la menor dosis posible de antipsicótico que prevenga las exacerbaciones importantes de síntomas floridos. Hay que evitar una reducción demasiado rápida de la dosis. Los preparados intramusculares depot como el decanoato de flufenacina se pueden administrar como una alternativa al tratamiento de mantenimiento oral, sobre todo cuando el cumplimiento del tratamiento oral es poco fiable. En pacientes en tratamiento farmacológico de mantenimiento, las exacerbaciones de la enfermedad pueden precipitarse por el estrés.
La retirada del tratamiento farmacológico de mantenimiento requiere una vigilancia cuidadosa, pues no es posible predecir la evolución de la enfermedad, y el paciente puede sufrir una recaída si el tratamiento se suspende de manera inadecuada. Además, cuando se retira el tratamiento puede no ser evidente la necesidad de seguir el tratamiento, porque la recaída se puede retrasar varias semanas.
EFECTOS ADVERSOS. Son muy frecuentes con la administración prolongada de antipsicóticos. Los más graves son la hipotensión y la alteración de la regulación de la temperatura, el síndrome neuroléptico maligno y la depresión de la médula ósea. La hipotensión y la disregulación de la temperatura están relacionadas con la dosis. Pueden dar lugar a caídas peligrosas e hipotermia en personas de edad avanzada, y debe tenerse en cuenta antes de prescribir estos fármacos en pacientes mayores de 70 años.
Los síntomas extrapiramidales son los más molestos y se asocian con mayor frecuencia con las fenotiacinas piperacínicas como la flufenacina, las butirofenonas como el haloperidol y los preparados depot. Aunque son fáciles de identificar, son más difíciles de predecir porque dependen en parte de la dosis y de la susceptibilidad del paciente, así como del tipo de fármaco. Sin embargo, en general se considera que los fármacos de baja potencia producen menos efectos adversos extrapiramidales, mientras que los de alta potencia como el haloperidol producen más efectos extrapiramidales pero menor sedación y efectos anticolinérgicos (mejor denominados antimuscarínicos). La sedación y los efectos anticolinérgicos suelen disminuir con el uso continuado. Los síntomas extrapiramidales son de tipo parkinsoniano, como temblor que puede aparecer gradualmente; distonía (movimientos anormales de la cara y el cuerpo) y discinesia, que pueden aparecer tras sólo unas pocas dosis; acatisia (agitación), que puede aparecer tras dosis iniciales altas y puede parecer una exacerbación de la misma enfermedad que se está tratando; y discinesia tardía (una discinesia orofacial), que suele tardar más en aparecer, pero puede producirse en tratamientos cortos y a dosis bajas; puede aparecer una discinesia tardía de corta duración tras la retirada del fármaco. Los síntomas parkinsonianos son habitualmente reversibles con la retirada del fármaco y se pueden suprimir con fármacos anticolinérgicos (antimuscarínicos), aunque éstos pueden enmascarar o empeorar una discinesia tardía. La discinesia tardía se suele asociar a tratamiento prolongado y dosis altas de un antipsicótico, sobre todo en pacientes de edad avanzadda (véase la sección 9.2). No existe un tratamiento establecido para las discinesias tardías, que pueden ser irreversibles al retirar el tratamiento. Sin embargo, la retirada del fármaco ante los primeros síntomas de discinesia tardía puede detener su desarrollo completo. Se requiere una vigilancia cuidadosa y regular del tratamiento de todos los pacientes tratados con antipsicóticos.
El síndrome neuroléptico maligno (hipotermia, fluctuaciones del nivel de conciencia, rigidez muscular y disfunción autonómica con palidez, taquicardia, labilidad tensional, sudoración e incontinencia urinaria) es un efecto adverso raro del haloperidol y la clorpromacina. Se trata con la interrupción del antipsicótico, la corrección de las alteraciones hidroelectroíticas, y la administración de bromocriptina y, a veces, dantroleno.
Clorpromacina, clorhidrato
La clorpromacina es un antipsicótico representativo. Hay varios fármacos alternativos
ADVERTENCIA. Dado el riesgo de sensibilización de contacto, los farmacéuticos, enfermeras y otros profesionales sanitarios deben evitar el contacto directo con la clorpromacina; los comprimidos no deben triturarse y las soluciones deben manejarse con cuidado
Comprimidos, clorhidrato de clorpromacina 100 mg
Jarabe, clorhidrato de clorpromacina 25 mg/5 ml
Inyección (Solución para inyección), clorhidrato de clorpromacina 25 mg/ml, ampolla 2 ml
Indicaciones: esquizofrenia y otros trastornos psicóticos, manía, agitación psicomotora y comportamiento violento; adyuvante en la ansiedad grave
Contraindicaciones: alteración de la conciencia por depresión del SNC; depresión de médula ósea; feocromocitoma
Precauciones: enfermedad cardiovascular y vascular cerebral, enfermedad respiratoria, parkinsonismo, epilepsia, infecciones agudas, gestación (Apéndice 2); lactancia (Apéndice 3); alteración renal y hepática (evitación si es grave; Apéndices 4 y 5), antecedente de ictericia, leucopenia (recuento de células hemáticas en caso de fiebre o infección inexplicable); hipotiroidismo, miastenia gravis, hipertrofia prostática, glaucoma de ángulo cerrado; edad avanzada (sobre todo en clima muy caluroso o muy frío); evite la retirada brusca; los pacientes deben permanecer en posición supina y hay que vigilar la presión arterial durante 30 minutos tras la inyección intramuscular; interacciones: Apéndice 1
TAREAS ESPECIALIZADAS. Puede afectar la capacidad para realizar tareas especializadas, por ejemplo manejar maquinaria peligrosa, conducir
Posología:
Esquizofrenia y otras psicosis, manía, agitación psicomotora, comportamiento violento, y ansiedad grave (adyuvante), por vía oral, ADULTOS inicialmente 25 mg 3 veces al día (o bien 75 mg por la noche) ajustados según la respuesta a una dosis de mantenimiento habitual de 100-300 mg al día (pero hasta 1,2 g al día pueden ser necesarios en la psicosis); ADULTOS (o debilitados) de un tercio a la mitad de la dosis de adulto; NIÑOS (esquizofrenia infantil y autismo) 1-5 años 500 microgramos/kg cada 4-6 horas (máximo 40 mg al día); 6-12 años, de un tercio a la mitad de la dosis de adultos (máximo 75 mg al día)
Para el alivio de los síntomas, por inyección intramuscular profunda, ADULTOS 25-50 mg cada 6-8 horas; NIÑOS 500 microgramos/kg cada 6-8 horas (1-5 años, máximo 40 mg al día; 6-12 años, máximo 75 mg al día) (véase también Precauciones y Efectos adversos)
Efectos adversos: síntomas extrapiramidales y en administración prolongada, discinesias tardías ocasionales potencialmente irreversibles (véanse las notas anteriores); hipotermia (pirexia ocasional), somnolencia, apatía, palidez, pesadillas, mareo, excitación, insomnio, cefalea, confusión, depresión; más raramente, agitación, cambios EEG, convulsiones, congestión nasal; síntomas anticolinérgicos como sequedad de boca, estreñimiento, visión borrosa, dificultad en la micción; hipotensión, taquicardia y arritmias; cambios ECG; depresión respiratoria; trastornos menstruales, galactorrea, ginecomastia, impotencia, aumento de peso; reacciones de hipersensibilidad como agranulocitosis, leucopenia, leucocitosis, anemia hemolítica, fotosensibilización, sensibilización de contacto y erupciones, ictericia y alteración de la función hepática; síndrome neuroléptico maligno; síndrome similar al lupus eritematoso; con tratamiento prolongado a dosis altas, opacidad corneal y de lentes, y pigmentación purpúrea de la piel, córnea y retina; la inyección intramuscular puede ser dolorosa y causar hipotensión y taquicardia (véase Precauciones) y formación de nódulos
Haloperidol
El haloperidol es un antipsicótico representativo. Hay varios fármacos alternativos
Comprimidos, haloperidol 2 mg, 5 mg
Inyección (Solución para inyección), haloperidol 5 mg/ml, ampolla 1 ml
Indicaciones: esquizofrenia y otros trastornos psicóticos, manía, agitación psicomotora y comportamiento violento; adyuvante en la ansiedad grave
Contraindicaciones: alteración de la conciencia por depresión del SNC; depresión de médula ósea; feocromocitoma; porfiria; enfermedad de los ganglios basales
Precauciones: enfermedad cardiovascular y vascular cerebral, enfermedad respiratoria, parkinsonismo, epilepsia, infecciones agudas, gestación (Apéndice 2); lactancia (Apéndice 3); alteración renal y hepática (evítese si es grave; Apéndices 4 y 5), antecedente de ictericia, leucopenia (se requiere recuento de células hemáticas en caso de fiebre o infección inexplicable); hipotiroidismo, miastenia gravis, hipertrofia prostática, glaucoma de ángulo cerrado; también hemorragia subaracnoidea y alteraciones metabólicas como hipopotasemia, hipocalcemia o hipomagnesemia; edad avanzada (sobre todo en clima muy caluroso o muy frío); niños y adolescentes; evite la retirada brusca; los pacientes deben permanecer en supino y hay que vigilar la presión arterial durante 30 minutos tras la inyección intramuscular; interacciones: Apéndice 1
TAREAS ESPECIALIZADAS. Puede afectar la capacidad para realizar tareas especializadas, por ejemplo manejar maquinaria peligrosa, conducir
Posología:
Esquizofrenia y otras psicosis, manía, agitación psicomotora, comportamiento violento, y ansiedad grave (adyuvante), por vía oral, ADULTOS inicialmente 1,5-3 mg 2-3 veces al día o bien 3-5 mg 2-3 veces al día en pacientes muy afectados o resistentes (hasta 30 mg al día en la esquizofrenia resistente); ADULTOS (o debilitados) inicialmente la mitad de la dosis de adulto; NIÑOS inicialmente 25-50 microgramos/kg al día distribuidos en 2 tomas (máximo 10 mg al día)
Episodios psicóticos agudos, por inyección intramuscular, ADULTOS inicialmente 2-10 mg, dosis subsiguientes cada 4-8 horas según la respuesta (hasta cada hora si es necesario) hasta una dosis máxima total de 18 mg; en pacientes muy afectados puede ser necesaria una dosis inicial de hasta 18 mg; EDAD AVANZADA (o pacientes debilitados) inicialmente la mitad de la dosis de adulto; NIÑOS no se recomienda
Efectos adversos: como la clorpromacina (véase antes), pero es menos sedante y produce menos síntomas hipotensores y anticolinérgicos; pigmentación y reacciones de fotosensibilidad raras; los síntomas extrapiramidales son frecuentes, sobre todo distonía aguda y acatisia (especialmente en pacientes tirotóxicos); raramente, pérdida de peso, hipoglucemia, secreción inadecuada de hormona antidiurética
Flufenacina
La flufenacina es un antipsicótico depot representativo, de uso si el cumplimiento es poco probable de que sea fiable. Hay varios fármacos alternativos
Inyección oleosa (Solución para inyección), decanoato de flufenacina 25 mg/ml, ampolla 1 ml
Inyección oleosa (Solución para inyección), enantato de flufenacina 25 mg/ml, ampolla 1 ml
Indicaciones: tratamiento de mantenimiento de la esquizofrenia y otras psicosis
Contraindicaciones: niños; estados confusionales; alteración de la conciencia por depresión del SNC; parkinsonismo; intolerancia a los antipsicóticos; depresión; depresión de médula ósea; feocromocitoma
Precauciones: el tratamiento requiere una vigilancia cuidadosa del efecto óptimo; pequeña dosis de prueba inicial por los efectos adversos prolongados; los síntomas extrapiramidales son frecuentes; cuando se pasa de tratamiento oral a depot, se recomienda una reducción gradual de la dosis oral; enfermedad cardiovascular y vascular cerebral, enfermedad respiratoria, epilepsia, infecciones agudas, gestación (Apéndice 2); lactancia (Apéndice 3); alteración renal y hepática (evitación si es grave; Apéndices 4 y 5), antecedente de ictericia, leucopenia (recuento de células hemáticas en caso de fiebre o infección inexplicable); hipotiroidismo, miastenia gravis, hipertrofia prostática, glaucoma de ángulo cerrado; edad avanzada (sobre todo en climas muy calurosos o muy fríos); interacciones: Apéndice 1
TAREAS ESPECIALIZADAS. Puede afectar la capacidad para realizar tareas especializadas, por ejemplo manejar maquinaria peligrosa, conducir
Posología:
Mantenimiento en la esquizofrenia y otras psicosis, por inyección intramuscular profunda en el músculo glúteo, ADULTOS dosis de prueba de 12,5 mg (6,25 mg en personas de edad avanzada); después de 4-7 días 12,5-100 mg repetidos a intervalos de 2-5 semanas, ajustados según la respuesta; NIÑOS no recomendado
ADMINISTRACIÓN. Según las recomendaciones del fabricante
Efectos adversos: como para clorhidrato de clorpromacina (véase antes), pero menos sedante y menos síntomas hipotensores y anticolinérgicos; mayor incidencia de síntomas extrapiramidales (más frecuente que ocurra pocas horas después de la inyección y sigue durante unos 2 días pero puede aparecer más tarde); lupus eritematoso sistémico; dolor en el punto de inyección, ocasionalmente eritema, tumefacción, nódulos
13. Fármacos antiinfecciosos.
Definición: Combaten la infección, están desarrolladas para ser los más tóxicos posibles contra el microorganismo infectante.
Infecciones por céstodos
Las infecciones por céstodos (tenias) incluyen las teniasis intestinales y la cisticercosis, himenolepiasis (tenia enana), difillobotriasis y equinococosis (quiste hidatídico). La cisticercosis es una infección sistémica producida por la larva (cysticercus) de la Taenia solium.
La neurocisticercosis se produce cuando la infección afecta al cerebro. En hombres, la equinococosis es una infección producida por Echinococcus granulosus o E. multilocularis en fase de larva. Las larvas (oncosferas) se desarrollan por expansión (equinococosis quística) o por infiltración similar a un tumor (equinococosis alveolar), respectivamente, en el hígado, pulmones, u otros órganos.
DIFILOBOTRIOSIS. En la difilobotriosis, la niclosamida o el prazicuantel en una única dosis son muy eficaces. Pueden ser necesarias inyecciones de hidroxicobalamina y suplementos de ácido fólico.
EQUINOCOCOSIS. En la enfermedad quística operable causada por Echinococcus granulosus, la cirugía (o, si ésta no es posible, una técnica como la "punción-aspiración-inyección reaspiración") se considera el tratamiento de elección, aunque el tratamiento farmacológico con bencimidazoles, como mebendazol y albendazol, puede ser útil como tratamiento adyuvante. La equinococosis alveolar producida por E. multilocularis requiere cirugía y tratamiento a largo plazo con mebendazol o albendazol para inhibir la diseminación de la infección. En estudios en animales, albendazol y mebendazol se han mostrado teratógenos. Están contraindicados para el tratamiento de las infecciones por céstodos durante la gestación; es preciso descartar la gestación antes de iniciar tratamiento con albendazol (contracepción no hormonal durante el tratamiento y 1 mes después). Para una única dosis o su uso a corto plazo en la gestación, véase la sección 6.1.1.2.
HIMENOLEPIASIS. En la himenolepiasis, el prazicuantel es más eficaz que la niclosamida, aunque se ha descrito resistencia al prazicuantel. Para curar las infecciones intensas o eliminar los parásitos en una familia o institución puede ser necesario un tratamiento repetido.
TENIASIS. En la teniasis, el prazicuantel es bien tolerado, se absorbe extensamente, y elimina el gusano de la tenia intestinal adulta en una sola dosis. El tratamiento con prazicuantel a dosis altas durante 14 días también elimina los cisticercos de T. solium. Ofrece la posibilidad de curar la neurocisticercosis, que sólo era tratable por cirugía, corticoides antiinflamatorios y anticonvulsivos. Sin embargo, dado que la muerte y desintegración de los quistes puede inducir edema cerebral localizado, el tratamiento con prazicuantel siempre debe administrarse en un hospital. Además, se suele administrar un corticoide para reducir la respuesta inflamatoria. La administración diaria de albendazol durante un mes también elimina los neurocisticercos; también se administra un corticoide o un antihistamínico para reducir la respuesta inflamatoria. La clásicamente utilizada niclosamidaactúa sólo frente alos gusanos intestinales adultos. Las infecciones por céstodos, causadas por T. solium, que se producen durante la gestación siempre se deben tratar de manera inmediata (con prazicuantel o niclosamida, pero no con albendazol) debido al riesgo de cisticercosis.
Albendazol
Comprimidos masticables, albendazol 400 mg
Indicaciones: infecciones por Echinococcus multilocularis y E. granulosus antes de la cirugía o cuando no es curable por cirugía; neurocisticercosis; infecciones por nemátodos (secciones 6.1.1.2 y 6.1.1.3); filariasis (sección 6.1.2.2)
Contraindicaciones: gestación (Apéndice 2; véanse las notas anteriores y Precauciones)
Precauciones: recuento de células hemáticas y pruebas de función hepática antes del tratamiento y dos veces durante cada ciclo; hay que descartar la gestación antes de iniciar el tratamiento (contracepción no hormonal durante el tratamiento y 1 mes después); lactancia; interacciones: Apéndice 1
Posología:
Equinococosis quística, por vía oral, ADULTOS de más de 60 kg, 800 mg al día distribuidos en 2 tomas durante 28 días seguidos de 14 días sin tratamiento; ADULTOS de menos de 60 kg, 15 mg/kg al día distribuidos en 2 tomas (hasta una dosis máxima diaria de 800 mg) durante 28 días seguidos de 14 días sin tratamiento; se pueden completar hasta 3 ciclos
Equinococosis alveolar, por vía oral, ADULTOS como en la equinococosis quística, pero puede ser necesario continuar los ciclos de tratamiento durante meses o años
Neurocisticercosis, por vía oral, ADULTOS de más de 60 kg, 800 mg al día distribuidos en 2 tomas durante 8-30 días; ADULTOS de menos de 60 kg, 15 mg/kg al día distribuidos en 2 tomas (hasta una dosis máxima diaria de 800 mg) durante 8-30 días
Efectos adversos: trastornos gastrointestinales, cefalea, mareo; aumento de enzimas hepáticas; alopecia reversible; erupción; fiebre; leucopenia y raramente pancitopenia; shock alérgico en caso de rotura de los quistes; convulsiones y meningismo en enfemedad cerebral
Mebendazol
El mebendazol es un antihelmíntico benzimidazólico derivado carbamato representativo. Hay varios fármacos alternativos
Comprimidos masticables, mebendazol 100 mg, 500 mg
Indicaciones: infecciones por Echinococcus granulosus y E. multilocularis antes de la cirugía o cuando no es operable; infecciones por nemátodos (secciones 6.1.1.2 y 6.1.1.3)
Contraindicaciones: gestación (Apéndice 2; véanse las notas anteriores)
Precauciones: recuento de células hemáticas y pruebas hepáticas (con pautas a dosis altas); lactancia (Apéndice 3); interacciones: Apéndice 1
Posología:
Equinococosis quística, equinococosis alveolar, por vía oral, ADULTOS 4,5 g al día distribuidos en 3 tomas durante 6 meses; en la equinococosis alveolar, puede ser necesario seguir el tratamiento hasta 2 años después de cirugía radical, o de manera indefinida en casos inoperables
CONSEJO AL PACIENTE. Hay que tomar las dosis entre las comidas
Efectos adversos: trastornos gastrointestinales, cefalea, mareo; a dosis altas, reacciones alérgicas, aumento de enzimas hepáticas; alopecia, depresión medular
Niclosamida
Comprimidos masticables, niclosamida 500 mg
Indicaciones: infecciones por Taenia saginata, T. solium, Hymenolepis nana, y Diphyllobothrium latum
Precauciones: estreñimiento crónico (restablecer la motilidad intestinal regular antes del tratamiento); administre un antiemético antes del tratamiento; no es efectiva sobre las larvas de gusano; gestación (Apéndice 2)
Posología:
Infección por Taenia solium, por vía oral, ADULTOS y NIÑOS mayores de 6 años 2 g en dosis única tras un desayuno ligero, seguidos por un purgante 2 horas después; NIÑOS menores de 2 años 500 mg, 2-6 años 1 g
Infecciones por T. saginata y Diphyllobothrium latum, por vía oral, como en la T. solium pero la mitad de la dosis se debe tomar después del desayuno y el resto 1 hora después seguidos por un purgante 2 horas después de la última dosis
Infección por Hymenolepis nana, por vía oral, ADULTOS y NIÑOS mayores de 6 años 2 g en dosis única el primer día y después 1 g al día durante 6 días; NIÑOS menores de 2 años 500 mg el primer día y después 250 mg al día durante 6 días, 2-6 años, 1 g el primer día y después 500 mg al día durante 6 días
CONSEJO AL PACIENTE. Los comprimidos se deben masticar completamente (o triturar) antes de tragarlos con agua
Efectos adversos: náusea, arcadas, dolor abdominal; mareo; prurito
Prazicuantel
Comprimidos, prazicuantel 150 mg, 600 mg
Indicaciones: infecciones por Taenia saginata, T. solium, Hymenolepis nana, y Diphyllobothrium latum; infecciones por tremátodos (secciones 6.1.3.1 y 6.1.3.2)
Contraindicaciones: cisticercosis ocular
Precauciones: neurocisticercosis (protección con corticoides con vigilancia, en el hospital); gestación (Apéndice 2); lactancia (evítese durante el tratamiento y 72 horas después); interacciones: Apéndice 1
TAREAS ESPECIALIZADAS. Puede afectar la capacidad para realizar tareas especializadas, por ejemplo manejar maquinaria peligrosa, conducir
Posología:
Infecciones por Taenia saginata y T. solium, por vía oral, ADULTOS y NIÑOS mayores de 4 años 5-10 mg/kg en dosis única
Infección por Hymenolepis nana, por vía oral, ADULTOS y NIÑOS mayores de 4 años, 15-25 mg/kg en dosis única
Infección por Diphyllobothrium latum, por vía oral, ADULTOS y NIÑOS mayores de 4 años, 10-25 mg/kg en dosis única
Cisticercosis, por vía oral, ADULTOS y NIÑOS mayores de 4 años, 50 mg/kg al día distribuidos en 3 tomas durante 14 días con prednisolona (o un corticoide equivalente) administrada 2-3 días antes y durante todo el período de tratamiento
Cisticercosis dérmica, por vía oral, ADULTOS y NIÑOS mayores de 4 años, 6 mg/kg al día distribuidos en 3 tomas durante 6 días
Efectos adversos: malestar abdominal, náusea, vómitos, diarrea, malestar; cefalea, mareo, somnolencia; raramente reacciones de hipersensibilidad con fiebre, urticaria, prurito, eosinofilia (puede ser debida a los parásitos muertos y moribundos); en la neurocisticercosis, cefalea, hipertermia, convulsiones, hipertensión intracraneal (respuesta inflamatoria a los parásitos muertos y moribundos en el SNC)
Infecciones por nemátodos intestinales
Las infecciones por nemátodos intestinales incluyen la ascaridiasis, capilariasis, enterobiasis, estrongiloidiasis, infección por anquilostoma, tricostrongiliasis y tricuriasis.
ASCARIDIASIS. La ascaridiasis es una infección, habitualmente del intestino delgado, producida por Ascaris lumbricoides(lombriz intestinal). Dosis únicas de levamisol o pirantel son eficaces; los antihelmínticos de amplio espectro, albendazol o mebendazol también son eficaces.
CAPILARIASIS. La capilariasis es una infección del intestino producida por Capillaria philippinensis. Un tratamiento prolongado con mebendazol o albendazol ofrece la única posibilidad de curación.
ENTEROBIASIS. La enterobiasis es una infección del intestino grueso producida por Enterobius vermicularis (gusano filiforme, lombriz intestinal). Todos los miembros de una familia deben recibir tratamiento de manera concomitante con una sola dosis de mebendazol, albendazol o pirantel. Dada la facilidad con que se produce la reinfección, hay que administrar como mínimo otra dosis 2-4 semanas depués. La piperacina también es eficaz, pero se debe tomar de manera regular durante 7 días consecutivos como mínimo.
ESTRONGILOIDIASIS. La estrongiloidiasis es una infección del intestino delgado producida por Strongyloides stercoralis. Se deben tratar a todos los pacientes infectados. La ivermectina, en una sola dosis de 200 microgramos/kg o 200 microgramos/kg/día durante dos días consecutivos, es el tratamiento de elección de la estrongiloidiasis crónica, pero puede que no esté disponible en todos los países. El albendazol 400 mg una o dos veces al día durante 3 días es bien tolerado en adultos y niños mayores de 2 años, y puede erradicar hasta un 80% de las infecciones. El mebendazol también se ha utilizado pero, para ser eficaz, se debe administrar durante períodos largos pues tiene un efecto limitado sobre las larvas y por lo tanto sobre la prevención de la autoinfección.
INFECCIONES POR ANQUILOSTOMA. Las infecciones por anquilostoma están causadas por Ancylostoma duodenale(anquilostomiasis) y Necator americanus (necatoriasis); son la causa principal de anemia por déficit de hierro en el trópico y subtrópico. Idealmente, se deben tratar todos los casos de infección por anquilostoma. Sin embargo, cuando esto no es posible, hay que dar prioridad a las mujeres en el segundo y tercer trimestre de la gestación, niños y pacientes debilitados. En las zonas donde las infecciones por otros nemátodos son endémicas, son preferibles los antihelmínticos de amplio espectro para tratar el anquilostoma. Mebendazol y albendazol son eficaces.
En estudios en animales, albendazol y mebendazol se han mostrado teratógenos. Algunos datos sugieren que el uso de mebendazol durante la gestación no se asocia a un aumento de la incidencia de efectos adversos fetales. No obstante, no se recomienda administrar mebendazol ni albendazol durante el primer trimestre de la gestación para tratar las infecciones por nemátodos. Ambos fármacos están contraindicados para el tratamiento de las infecciones por céstodos durante la gestación (véase la sección 6.1.1.1).
El levamisol es eficaz para el tratamiento de las infecciones mixtas por Ascaris y anquilostoma, y el pirantel se ha mostrado muy eficaz en algunos programas de tratamiento comunitarios, aunque a menudo se necesitan varias dosis para eliminar la infección por Necator americanus. Los pacientes con anemia por déficit de hierro requieren suplementos de sales de hierro y deben recibir sulfato ferroso (200 mg al día en adultos) durante 3 meses como mínimo después de alcanzar una concentración de hemoglobina de 12 g/100 ml.
TRICOSTRONGILIASIS. La tricostrongiliasis es una infección del intestino delgado producida por Trichostrongylus spp. En la tricostrongiliasis sintomática, una sola dosis de pirantel (10 mg/kg) o de albendazol (400 mg) es eficaz.
TRICURIASIS. La tricuriasis es una infección del intestino grueso producida por Trichuris trichiura. La quimioterapia es necesaria cuando aparecen síntomas o cuando las muestras fecales están fuertemente contaminadas (hasta 10.000 huevos por gramo). Una sola dosis de albendazol (400 mg) o mebendazol (500 mg) puede ser eficaz en infecciones leves o moderadas; en las infecciones más graves se requiere una tanda de 3 días.
Albendazol
Comprimidos masticables, albendazol 400 mg
Indicaciones: ascaridiasis, infecciones por anquilostoma, estrongiloidiasis, enterobiasis, tricuriasis, tricostrongiliasis, y capilariasis; infecciones por céstodos (sección 6.1.1.1); filariasis (6.1.2.2)
Precauciones: gestación (véanse las notas anteriores y el Apéndice 2; también la sección 6.1.1.1); interacciones: Apéndice 1
Posología:
Ascaridiasis, infecciones por anquilostoma, enterobiasis y tricostrongiliasis, por vía oral, ADULTOS y NIÑOS mayores de 2 años, 400 mg en dosis única; NIÑOS de 12 meses a 2 años, 200 mg en dosis única
Tricuriasis, por vía oral, ADULTOS y NIÑOS mayores de 2 años, 400 mg en dosis única (en infecciones moderadas) o bien 400 mg al día durante 3 días (en infecciones graves); NIÑOS de 12 meses a 2 años, 200 mg en dosis única (en infecciones moderadas) o bien inicialmente 200 mg seguidos por 100 mg dos veces al día durante 3 días (infecciones graves)
Estrongiloidiasis, por vía oral, ADULTOS y NIÑOS mayores de 2 años, 400 mg una o dos veces al día durante 3 días
Capilariasis, por vía oral, ADULTOS y NIÑOS mayores de 2 años, 400 mg al día durante 10 días
Efectos adversos: malestar gastrointestinal, cefalea; efectos adversos asociados a su uso en infecciones por céstodos (sección 6.1.1.1)
Levamisol
Comprimidos, levamisol (como clorhidrato) 40 mg, 50 mg, 150 mg
Indicaciones: ascaridiasis, infecciones por anquilostoma e infecciones mixtas por áscaris y anquilostoma; enfermedad maligna (sección 8.2)
Contraindicaciones: lactancia (Apéndice 3)
Precauciones: gestación (Apéndice 2); interacciones: Apéndice 1
Posología:
Ascaridiasis, infecciones por anquilostoma, y mixtas con áscaris yanquilostoma, por vía oral, ADULTOS y NIÑOS 2,5 mg/kg en dosis única; en infección grave por anquilostoma, se puede administrar una segunda dosis a los 7 días
Efectos adversos: dolor abdominal, náusea, vómitos, mareo y cefalea
Mebendazol
El mebendazol es un antihelmíntico benzimidazólico derivado carbamato representativo. Hay varios fármacos alternativos
Comprimidos masticables, mebendazol 100 mg, 500 mg
Indicaciones: ascaridiasis, infecciones por anquilostoma, enterobiasis, tricuriasis, y capilariasis; infecciones por céstodos (sección 6.1.1.1); infecciones por nemátodos tisulares (sección 6.1.1.3)
Precauciones: gestación (Apéndice 2; véanse también las notas anteriores y la sección 6.1.1.1); lactancia (Apéndice 3); interacciones: Apéndice 1
Posología:
Ascaridiasis, por vía oral, ADULTOS y NIÑOS mayores de 1 año, 500 mg en dosis única o 100 mg dos veces al día durante 3 días
Infecciones por anquilostoma, tricuriasis, por vía oral, ADULTOS y NIÑOS mayores de 1 año, 100 mg dos veces al día durante 3 días; si persisten los huevos en heces, segunda tanda después de 3-4 semanas; de manera alternativa (sobre todo para el tratamiento masivo en programas de vigilancia), por vía oral, ADULTOS y NIÑOS mayores de 1 año, 500 mg en dosis única
Enterobiasis, por vía oral, ADULTOS y NIÑOS mayores de 2 años, 100 mg en dosis única, repetida después de un intervalo de 2-3 semanas; todos los miembros de la familia deben ser tratados al mismo tiempo durante 2 años
Capilariasis, por vía oral, ADULTOS y NIÑOS mayores de 2 años, 200 mg al día durante 20-30 días; para el tratamiento masivo en programas de vigilancia, por vía oral, ADULTOS y NIÑOS mayores de 2 años, 500 mg en dosis única 4 veces al año
CONSEJO AL PACIENTE. Se recomienda administrar las tomas entre las comidas
Efectos adversos: trastornos gastrointestinales, cefalea y mareo; efectos adversos asociados a su uso en las infecciones por céstodos (sección 6.1.1.1)
Pirantel
Comprimidos masticables, pirantel (como embonato) 250 mg
Suspensión oral, pirantel (como embonato) 50 mg/ml
Indicaciones: ascaridiasis, infecciones por anquilostoma, enterobiasis y tricostrongiliasis; infecciones por nemátodos tisulares (sección 6.1.1.3)
Precauciones: gestación; lactancia; enfermedad hepática (hay que reducir la dosis)
Posología:
Ascaridiasis, tricostrongiliasis, por vía oral, ADULTOS y NIÑOS 10 mg/kg en dosis única
Infecciones por anquilostoma, por vía oral, ADULTOS y NIÑOS 10 mg/kg en dosis única; en infecciones graves, 10 mg/kg al día durante 4 días
Enterobiasis, por vía oral, ADULTOS y NIÑOS 10 mg/kg en dosis única con una segunda dosis después de 2-4 semanas
Efectos adversos: alteraciones gastrointestinales leves, cefalea, mareo, somnolencia, insomnio, erupción y elevación de enzimas hepáticas
Infecciones por nemátodos tisulares
Las infecciones por nemátodos intestinales incluyen la angiostrongiliasis, anisakiasis, dracunculiasis, larva migrans cutánea, larva migrans visceral, y la triquinelosis.
ANGIOSTRONGILIASIS. La angiostrongiliasis es una infección producida por las larvas del gusano de pulmón de rata, Parastrongylus cantonensis (Angiostrongylus cantonensis). Suele ser suficiente el tratamiento sintomático hasta la recuperación espontánea.
ANISAKIASIS. La anisakiasis está causada por la infección con mariscos que contienen larvas de Anisakis, Contracaecum, o Pseudoterranova spp. En la anisakiasis, el tratamiento antihelmíntico raramente es necesario. La prevención se basa en la información a las comunidades sobre los peligros de comer pescado de agua salada crudo o preparado de manera inadecuada; y la evisceración precoz del pescado después de la captura y su congelación a -20ºC durante 60 horas como mínimo antes de la venta.
DRACUNCULIASIS. La dracunculiasis (dracontiasis, infección por gusano de Guinea) es una infección producida por Dracunculus medinensis, que se adquiere con la bebida de agua contaminada con larvas que se desarrollan en pequeños crustáceos de agua dulce. El metronidazol (sección 6.4.1) (25 mg/kg al día durante 10 días, con una dosis máxima diaria de 750 mg en niños) produce un alivio sintomático rápido. También debilita el anclaje de los gusanos en los tejidos subcutáneos, y se pueden retirar por tracción. Sin embargo, como no tiene efecto sobre las larvas de gusanos en desarrollo, no previene la transmisión inmediata.
LARVA MIGRANS CUTÁNEA. La larva migrans cutánea (erupción serpiginosa) es debida a la infección por larvas de anquilostomas de animales, habitualmente Ancylostoma braziliense y A. caninum que infecta gatos y perros. El albendazol(sección 6.1.1) en una dosis única de 400 mg es eficaz.
LARVA MIGRANS VISCERAL. La larva migrans visceral (toxocariasis) es una infección producida por las larvas de Toxocara canis y con menor frecuencia de T. cati (que infecta perros y gatos). Se recomienda reservar el tratamiento para las infecciones sintomáticas. Una tanda oral de 3 semanas con dietilcarbamacina (sección 6.1.2) mata las larvas y detiene la enfermedad, pero las lesiones fijas son irreversibles. Para reducir la intensidad de las reacciones alérgicas inducidas por la muerte de las larvas, la dosis se suele iniciar a 1 mg/kg dos veces al día y se aumenta progresivamente a 3 mg/kg dos veces al día (adultos y niños). La larva migrans ocular se produce cuando las larvas invaden el ojo, que producen un granuloma y puede dar lugar a ceguera. Con el fin de suprimir las respuestas inflamatorias alérgicas en pacientes con lesiones oftálmicas, se debe administrar prednisolona de manera concomitante, por vía tópica o sistémica.
TRIQUINELOSIS. La triquinelosis (triquinosis) es una infección producida por las larvas de Trichinella spiralis. Cada caso de triquinelosis confirmado o incluso sospechoso debe ser tratado con el fin de prevenir la producción continua de larvas. Tanto en adultos como en niños, el mebendazol (sección 6.1.1) (200 mg al día durante 5 días), el albendazol (sección 6.1.1) (400 mg al día durante 3 días), y el pirantel (sección 6.1.1) (10 mg/kg al día durante 5 días) son eficaces. Puede ser necesaria la administración de prednisolona (40-60 mg al día) para aliviar los síntomas alérgicos e inflamatorios.
Antifilariásicos
6.1.2.1 Loaiasis
La loaiasis es una infección por el nemátodo filaria Loa loa y se transmite por la picadura del insecto tabánido Chrysops. La dietilcarbamacina es eficaz sobre los gusanos adultos y las larvas; una única dosis semanal normalmente es eficaz como profilaxis. Durante el tratamiento individual, sobre todo en personas con microfilaremia intensa (>50.000 microfilarias/ml sangre), ocasionalmente se produce una situación similar a una meningoencefalitis. Esto probablemente es consecuencia del depósito de microfilarias moribundas en los capilares cerebrales. La frecuencia de meningoencefalitis asociada al tratamiento de la loaiasis con dietilcarbamacina se ha descrito de 1,25%, con una mortalidad de un 50% en pacientes afectados; el tratamiento con dietilcarbamacina se debe suspender ante el primer signo de afectación cerebral (y solicitar consejo de un especialista). La lesión cerebral permanente es frecuente entre los pacientes que sobreviven y hay que considerar esta posibilidad cuando se decide el tratamiento. El tratamiento de los pacientes altamente infectados debe por tanto empezar a dosis bajas y se debe proporcionar protección con corticoides y antihistamínicos durante los primeros 2-3 días.
Dietilcarbamacina, citrato
La dietilcarbamacina es un antifilariásico complementario
Comprimidos, citrato de dietilcarbamacina 50 mg, 100 mg
Indicaciones: tratamiento de la loaiasis; profilaxis de la loaiasis en residentes temporales en áreas endémicas; infecciones por nemátodos tisulares (sección 6.1.1.3); filariasis linfática (sección 6.1.2.2)
Contraindicaciones: gestación (retrase el tratamiento hasta después del parto); lactantes, edad avanzada, debilitados (habitualmente se excluyen de los programas de tratamiento masivo; véase también Precauciones)
Precauciones: alteración renal (reducir la dosis; Apéndice 4); enfermedades cardíacas; otras enfermedades agudas graves-hay que retrasar el tratamiento con dietilcarbamacina hasta después de la recuperación; riesgo de meningoencefalitis en infección grave (véanse las notas anteriores)
Posología:
Loaiasis, tratamiento, por vía oral, ADULTOS 1 mg/kg en dosis única el primer día, el doble en los dos días siguientes, después se ajustan a 2-3 mg/kg 3 veces al día durante 18 días más
Loaiasis, profilaxis, por vía oral, ADULTOS 300 mg a la semana mientras dure la exposición
CONSEJO AL PACIENTE. Hay que completar la tanda prescrita con el fin de minimizar las reacciones alérgicas de los parásitos muertos
Efectos adversos: cefalea, mareo, somnolencia, náusea y vómitos; reacciones inmunológicas, durante unas horas tras la primera dosis, disminuyen al quinto día de tratamiento, e incluyen fiebre, cefalea, dolor articular, mareo, anorexia, malestar, náusea y vómitos, urticaria, y asma en asmáticos (similar a la reacción de Mazzotti-véase la sección 6.1.2.3), inducidas por microfilarias que se desintegran; microencefalitis (con microfilaremia intensa, véanse las notas anteriores); proteinuria reversible
Filariasis linfática
La filariasis linfática es una infección producida por Wuchereria bancrofti (filariasis de bancrofti), Brugia malayi o B. timori(filariasis por Brugia). La filariasis oculta (eosinofilia pulmonar tropical) es una variante clínica de la infección por W. bancrofti. El tratamiento individual con dietilcarbamacina que tiene actividad microfilaricida y macrofilaricida es eficaz. Generalmente se recomiendan unas dosis totales acumuladas de 72 mg/kg en las infecciones por Wuchereria bancrofti, con la mitad de esta dosis en las infecciones por Brugia malayi y B. timori. En todos los casos es mejor iniciar el tratamiento con dosis menores durante 2-3 días para evitar el riesgo de reacciones inmunológicas. Para reducir los episodios inflamatorios agudos, es importante una higiene rigurosa de las extremidades afectadas con medidas adyuvantes para minimizar la infección y promover el flujo linfático.
En comunidades con filariasis endémica, la administración anual de dosis únicas de albendazol 400 mg, con dietilcarbamacina (6 mg/kg) o bien ivermectina (200 microgramos/kg) es eficaz para interrumpir la transmisión; este tratamiento se continúa durante 5 años como mínimo. Ensayos en India y China han mostrado que el uso constante durante 6-12 meses de sal de mesa que contiene dietilcarbamacina al 0,1% puede eliminar W. bancrofti; en las zonas con B. malayi endémico puede ser necesaria a una concentración de 0,3% durante 3-4 meses.
Dietilcarbamacina, citrato
La dietilcarbamacina es un antifilariásico complementario
Comprimidos, citrato de dietilcarbamacina 50 mg, 100 mg
Indicaciones: filariasis linfática sistémica y filariasis oculta; loaiasis (sección 6.1.2.1); infecciones por nemátodos tisulares (sección 6.1.1.3)
Contraindicaciones: gestación (hay que retrasar el tratamiento hasta después del parto)
Precauciones: alteración renal (reducir la dosis; Apéndice 4); enfermedades cardíacas; otras enfermedades agudas graves-hay que retrasar el tratamiento con dietilcarbamacina hasta después de la recuperación
Posología:
Filariasis linfática (de bancrofti), por vía oral, ADULTOS y NIÑOS mayores de 10 años, 6 mg/kg al día, preferiblemente distribuidos en varias tomas después de las comidas, durante 12 días; NIÑOS menores de 10 años, la mitad de la dosis de adulto; programas de tratamiento masivo, ADULTOS y NIÑOS mayores de 10 años, 6 mg/kg distribuidos en varias tomas durante 24 horas, una vez al año; NIÑOS menores de 10 años, la mitad de la dosis de adulto
Filariasis linfática (por Brugia), por vía oral, ADULTOS y NIÑOS mayores de 10 años, 3-6 mg/kg, preferiblemente distribuidos en varias tomas después de las comidas, durante 6-12 días; NIÑOS menores de 10 años, la mitad de la dosis de adulto; programas de tratamiento masivo, ADULTOS y NIÑOS mayores de 10 años, 3-6 mg/kg distribuidos en varias tomas durante 24 horas, 6 veces a intervalos semanales o mensuales; NIÑOS menores de 10 años, la mitad de la dosis de adulto
Filariasis oculta, por vía oral, ADULTOS 8 mg/kg al día durante 14 días, que se pueden repetir si es necesario si los síntomas reaparecen
NOTA. Las pautas de dosificación anteriores sólo pretenden ser una guía, pues muchos países han desarrollado pautas de tratamiento específicas
Efectos adversos: cefalea, mareo, somnolencia, náusea y vómitos; reacciones inmunológicas, durante unas horas tras la primera dosis, disminuyen al quinto día de tratamiento, e incluyen fiebre, cefalea, dolor articular, mareo, anorexia, malestar, náusea y vómitos, urticaria, y asma en asmáticos (similar a la reacción de Mazzotti-véase la sección 6.1.2.3), inducidas por microfilarias que se desintegran; nódulos (palpables por vía subcutánea y a lo largo del cordón espermático - formados por gusanos recién muertos); linfangitis transitoria y exacerbación de linfoedema
Oncocercosis
La oncocercosis (ceguera de los ríos) es una infección producida por el nemátodo filárico Onchocerca volvulus. El vector es la mosca negra que se reproduce cerca de los ríos de corrientes rápidas. La ivermectina ha convertido el tratamiento supresor de la oncocercosis y actualmente se utiliza ampliamente en programas de vigilancia en muchos países. Su acción microfilaricida es más persistente y con menor riesgo de provocar reacciones adversas que la dietilcarbamacina. Una sola dosis por vía oral reduce el número de microfilarias hasta niveles bajos durante un año. Al parecer mata las microfilarias e inhibe su expulsión del útero de los gusanos hembras. Una sola dosis anual puede suprimir la microfilaremia hasta un grado que previene el desarrollo de la enfermedad clínica. Aunque en general el fármaco es bien tolerado, es aconsejable disponer de asistencia médica durante los programas de tratamiento. Ocasionalmente, los pacientes con una elevada carga de microfilarias pueden reaccionar de manera adversa y, raramente, se ha descrito hipotensión postural grave transitoria durante las 12-24 horas del tratamiento.
El tratamiento de las mujeres gestantes con ivermectina se debería limitar a las situaciones en las que el riesgo de complicaciones de una oncocercosis no tratada exceda el riesgo potencial del tratamiento para el feto. Los programas de tratamiento masivo no deben incluir a niños de menos de 15 kg, pacientes gestantes o con enfermedades graves.
La dietilcarbamacina ha sido actualmente reemplazada en gran parte como microfilaricida en la oncocercosis debido a la frecuencia con que induce reacciones graves en el huésped (Mazzotti) caracterizadas por prurito, erupción, edema, dolor y tumefacción de los nódulos linfáticos, fiebre y lesiones oculares graves.
La suramina es el único macrofilaricida actualmente disponible para el tratamiento de la Onchocerca volvulus. Administrada por vía intravenosa durante un período de varias semanas, la suramina también elimina las microfilarias. Sin embargo, es una de las sustancias más tóxicas utilizadas en medicina y siempre se debe administrar con supervisión médica en un hospital. Siempre hay que hacer una valoración cuidadosa de la capacidad del paciente para resistir los efectos del tratamiento con suramina antes y durante su administración.
Ivermectina
Comprimidos, ivermectina 3 mg, 6 mg
Indicaciones: tratamiento supresor de la oncocercosis; filariasis (sección 6.1.2.2)
Contraindicaciones: gestación (hay que retrasar el tratamiento hasta después del parto)
Precauciones: lactancia (hay que evitar el tratamiento de la madre hasta que el lactante tenga 1 mes)
Posología:
Supresión de las microfilarias, por vía oral, ADULTOS y NIÑOS mayores de 5 años (y con más de 15 kg de peso), 150 microgramos/kg en una sola dosis una vez al año
CONSEJO AL PACIENTE. Hay que evitar la comida o el alcohol durante 2 horas como mínimo antes y después de una dosis
Efectos adversos: irritación ocular leve; somnolencia; aumento de enzimas hepáticas; raramente hipotensión postural; reacción de Mazzotti leve durante 3 días del tratamiento, como consecuencia de la muerte de las microfilarias-fiebre, cefalea, dolor de garganta, tos, prurito, erupción, conjuntivitis, artralgia, mialgia, linfadenopatía, linfadenitis, edema, debilidad, taquicardia, náusea y vómitos, diarrea
Suramina sódica
La suramina sódica es un fármaco complementario
Inyección (Polvo para solución para inyección), suramina sódica vial 1 g
Indicaciones: tratamiento curativo de la oncocercosis; tripanosomiasis (sección 6.4.4.1)
Contraindicaciones: antecedente de anafilaxia o sensibilidad a la suramina; gestación (hay que retrasar el tratamiento hasta después del parto); afectación grave de la función hepática o renal; pacientes de edad avanzada o debilitados; ceguera total (excepto si se requiere para el alivio de lesiones con prurito intenso)
Precauciones: se debe administrar sólo con supervisión médica estrecha en el hospital y con la mejor situación general posible del paciente antes del tratamiento (véanse las notas anteriores); primera dosis-riesgo de pérdida de consciencia (véase Posología, más adelante); hay que mantener una ingesta adecuada de líquidos y alimentos durante el tratamiento: pruebas de orina antes de iniciar el tratamiento y cada semana durante el tratamiento-reducción de la dosis en caso de albuminuria moderada, o suspensión inmediata en caso de albuminuria grave o formas en orina
Posología:
Tratamiento curativo de la oncocercosis, por inyección intravenosa lenta, ADULTOS 3,3 mg/kg en una sola dosis (véase Primera (Prueba) administración de la dosis, después), seguidos a intervalos semanales por incrementos de dosis de 6,7 mg/kg, 10,0 mg/kg, 13,3 mg/kg, 16,7 mg/kg, y 16,7 mg/kg en las semanas 2 a 6 respectivamente (dosis total 66,7 mg/kg durante 6 semanas)
RECONSTITUCIÓN DE LA INYECCIÓN. Reconstitución en líquido para inyecciones para conseguir una concentración final del 10%
PRIMERA (PRUEBA) DOSIS. Hay que administrar la primera dosis con especial precaución; esperar por lo menos 1 minuto después de inyectar los primeros microlitros, inyectar los siguientes 0,5 ml durante 30 segundos y esperar un minuto; se inyecta el resto durante varios minutos
Efectos adversos: raramente, reacción inmediata y potencialmente mortal con náusea, vómitos, shock y pérdida de consciencia durante la primera dosis-véase Primera (Prueba) Dosis, antes; albuminuria; dolor abdominal; diarrea grave; úlceras orales; dermatitis exfoliativa; fiebre; fatiga; anorexia; malestar; poliuria; sed; aumento de enzimas hepáticas; parestesia e hiperestesia de palmas y plantas; tumefacción, sensibilidad y formación de abscesos alrededor de los gusanos adultos; erupción papulo-urticariforme, artralgias de cadera, manos y pies, cambios inflamatorios y degenerativos en nervio óptico y retina-por microfilarias moribundas
14. Fármacos antivirales.
Definición: Son medicamentos que actúan combatiendo los virus. No curan la enfermedad pero consiguen que la sintomatología sea mas leve disminuyendo la posibilidad de complicaciones.
Comprimidos de 800 mg
Suspensión de 400 mg en 5 mL
Frascos de 100 mL
Frascos de 200 mL
Bulbos de 500 mg
Crema oftálmica al 5 %
A los pacientes en régimen dialítico se recomienda 1,25 mg/kg/día justo después de la sesión.
El tratamiento con ganciclovir debe ser supervisado por una unidad especializada y con experiencia en su empleo.
Niños. La experiencia clínica en niños menores de 12 años es limitada, por lo tanto, se deberán extremar las precauciones en casos pediátricos ante la posibilidad de aparición de un efecto carcinógeno o alteraciones del aparato reproductor a largo plazo.
En todos los casos se debe realizar un análisis exhaustivo y considerar en primer término, la relación riesgos/beneficios.
Cápsula de 250 mg.
Inhibidores de neuraminidasa
La mayoría de los virus de influenza que se encuentran en circulación actualmente son susceptibles a los medicamentos antivirales inhibidores de la neuraminidasa, oseltamivir zanamivir y peramivir; sin embargo, en los últimos años se han detectado casos esporádicos de virus de influenza resistentes al oseltamivir y peramivir en todo el mundo. Se recomienda iniciar el tratamiento antiviral con un inhibidor de la neuraminidasa lo antes posible en pacientes con influenza confirmada o presunta que padecen una enfermedad grave, complicada o progresiva; que requieren hospitalización o que corren mayor riesgo de desarrollar complicaciones relacionadas con la influenza.
- Oseltamivir (disponible en la versión genérica o con el nombre comercial Tamiflu®) está aprobado por la FDA para el tratamiento de la influenza en personas con dos semanas de vida en adelante y para la quimioprofilaxis de la influenza en personas mayores de un año de edad. Si bien el uso de oseltamivir oral para el tratamiento de la influenza en niños con menos de 14 días de vida y para la quimioprofilaxis en bebés de 3 meses a 1 años no forma parte de las indicaciones aprobadas por la FDA, es recomendado por los CDC y la Academia Estadounidense de Pediatría. Si el niño tiene menos de 3 meses, no se recomienda el uso de oseltamivir para la quimioprofilaxis a menos que se considere que la situación es crítica debido a los datos limitados que existen para este grupo etario. La versión genérica de oseltamivir fue aprobado por la FDA en agosto del 2016 y estuvo disponible en diciembre del 2016.
- Zanamivir (nombre comercial Relenza®) está aprobado por la FDA para tratar la influenza en personas mayores de 7 años y para prevenir la enfermedad en personas mayores de 5 años. No se recomienda para usarse en personas con enfermedad respiratoria subyacente, incluidas las personas con asma.
- Peramivir (trade name Rapivab®) is FDA-approved to treat flu in people 2 years and older.
Adamantanos
En los últimos años, la resistencia generalizada a los adamantanos entre los virus de la influenza A (H3N2) ha hecho a estos medicamentos menos útiles clínicamente. Además, las cepas de los virus de la influenza A(H1N1)pdm09 en circulación son resistentes a los adamantanos. Por lo tanto, la amantadina y la rimantadina no son recomendados para el tratamiento antiviral o la quimioprofilaxis de las cepas de virus de la influenza A en circulación. (Estos medicamentos son efectivos contra los virus de la influenza A, pero no contra los virus de la influenza B).
- Amantadina (genérica) está aprobada para tratar y prevenir los virus de la influenza A únicamente en personas mayores de 1 años.
- La rimantadina (versión genérica o con el nombre comercial Flumadine®) está aprobada para prevenir infecciones del virus de la influenza A únicamente en personas mayores de 1 años. Está aprobada para tratar infecciones por el virus de influenza A únicamente en personas de 17 años en adelante.
ACICLOVIR TÓPICO
Infecciones oculares. Indicado en pacientes con conjuntivitis y/o queratitis por herpes simple. En pacientes con varicela-zóster oftálmico tratados con aciclovir sistémico, el nivel de la droga en lágrimas es probablemente suficiente para tratar cualquier queratitis o conjuntivitis asociada. No obstante, la forma tópica (ungüento oftálmico) también se recomienda.La crema se aplica localmente en las lesiones cutáneo-mucosas 5 veces al día. Si no mejora, continuar 5 días más. No aplicar en los ojos.CONTRAINDICACIONES
- Pacientes con hipersensibilidad conocida al aciclovir.
- Embarazo.
- Lactancia.
INTERACCIONES MEDICAMENTOSAS
La administración simultánea con provenecid aumenta la vida media del aciclovir. Los medicamentos que alteran la función renal podrían modificar la farmacocinética del aciclovir.EFECTOS SECUNDARIOS
- Pueden aparecer náuseas y cefalea con dosis orales elevadas (800 mg 4-5 veces/día). La vía EV puede causar deterioro de la función renal, debido a su precipitación en los túbulos renales en pacientes con enfermedad renal preexistente, especialmente en el anciano.
- Son raros los efectos adversos neurológicos (vértigos, confusión, letargo, delirio), y ocurre por lo general cuando las dosis EV no se reducen en pacientes con daño renal.
- Los fabricantes no recomiendan su empleo durante el embarazo, aunque no existen evidencias de daño fetal en la descendencia de un número significativo de mujeres a quienes se les administró aciclovir durante el embarazo.
- Pueden elevarse las cifras de bilirrubina, enzimas hepáticas, azoados plasmáticos. Su administración EV puede producir flebitis en el sitio de inyección.
PRESENTACIÓN
Comprimidos de 400 mgComprimidos de 800 mg
Suspensión de 400 mg en 5 mL
Frascos de 100 mL
Frascos de 200 mL
Bulbos de 500 mg
Crema oftálmica al 5 %
GANCICLOVIR
INDICACIONES
- Infecciones por citomegalovirus (CMV) que pongan en peligro la vida o afecten gravemente la visión de pacientes inmunodeficientes (SIDA, trasplante de órganos, quimioterapia anticancerosa.
- Las infecciones antes mencionadas incluyen: retinitis, colitis, esofagitis, gastroenteritis y neumonías.
- En los pacientes con trasplantes de médula ósea se emplea habitualmente en combinación con gamma-globulina CMV específica.
- No se ha comprobado la eficacia y seguridad del medicamento en el tratamiento de infecciones de menor gravedad.
- Preventivo en pacientes receptores de órganos con riesgo elevado de desarrollar la infección.
- No está indicado en las infecciones congénitas o neonatales por CMV, ni en sujetos inmunocompetentes.
- Tiene un rol potencial en otras infecciones graves por CMV como la mononucleosis en adultos inmunocomprometidos.
POSOLOGÍA
Tratamiento inicial
5 mg/kg EV en infusión en una hora cada 12 horas (10 mg/kg/día) durante 2 ó 3 semanas.Tratamiento de mantenimiento
El 50 por ciento de los pacientes tratados pueden hacer una recaída en cuanto el medicamento es suspendido.32 Se emplea entonces a 6 mg/kg/día durante 5 días a la semana; o 5 mg/kg/día los 7 días de la semana si no se ha restaurado la función inmune.Tratamiento precoz-preventivo
Dosis de carga: 5 mg/kg cada 12 horas 1 ó 2 semanas.Dosis de mantenimiento: 6 mg/kg/día 5 días a la semana; 5 mg/kg/día diariamente.A los pacientes en régimen dialítico se recomienda 1,25 mg/kg/día justo después de la sesión.
El tratamiento con ganciclovir debe ser supervisado por una unidad especializada y con experiencia en su empleo.
CONTRAINDICACIONES
- Embarazo.
- Lactancia.
- Hipersensibilidad al fármaco o al aciclovir.
EFECTOS SECUNDARIOS
Durante los ensayos clínicos, el tratamiento con ganciclovir se interrumpió en el 32 por ciento de los pacientes debido a la aparición de efectos indeseables.33 Las manifestaciones más frecuentes fueron: neutropenia (38 %), trombocitopenia (19 %), anemia, fiebre, rash cutáneo (2 %). Otros efectos menos frecuentes:- Generales: escalofríos, edemas, malestar.
- Cardiovasculares: arritmias, hipertensión, hipotensión.
- Sistema nervioso: sueños delirantes, ataxia, confusión, mareos, parestesias, nerviosismo, temblores.
- Digestivos: náuseas, vómitos, anorexia, diarreas, cólicos.
- Respiratorios: disnea.
- Renales: hematuria, aumento de azoados.
- Locales: flebitis, inflamación.
- Laboratorio: alteraciones en la función hepática, disminución de la glucemia.
- Es potencialmente teratogénico y carcinogénico.
INTERACCIONES MEDICAMENTOSAS.
- Su administración junto a la zidovudina puede producir neutropenia.
- Tiene efectos tóxicos aditivos con: dapsona, pentamidina, fluorcitocina, vincristina, trimetoprín, sulfamidas.
- Su administración junto a imipenemcilastatina puede desencadenar convulsiones generalizadas.
EMPLEO EN GRUPOS DE RIESGO
Embarazadas. Aunque no existen datos obtenidos en humanos, los estudios en modelos animales recomiendan no administrar en este grupo de pacientes debido a que existe un riesgo elevado de embriotoxicidad y fetotoxicidad.33Lactancia. Se desconoce si la droga se excreta con la leche materna; no obstante, por motivos de seguridad, no se debe administrar a la madre que lacta. También por este motivo, la misma se restaurará 72 horas después de la última dosis de ganciclovir.Niños. La experiencia clínica en niños menores de 12 años es limitada, por lo tanto, se deberán extremar las precauciones en casos pediátricos ante la posibilidad de aparición de un efecto carcinógeno o alteraciones del aparato reproductor a largo plazo.
En todos los casos se debe realizar un análisis exhaustivo y considerar en primer término, la relación riesgos/beneficios.
PRESENTACIÓN
Ampolleta de 500 mg de ganciclovir como principio activo.Cápsula de 250 mg.
FOSCARNET
Es un agente antivírico dotado de un amplio espectro de actividad, de modo que inhibe a todos los virus humanos conocidos del grupo de herpes: virus del herpes simple tipos 1 y 2, virus 6 del herpes humano, virus varicela-zóster, virus de Ebstein-Barr y citomegalovirus.INDICACIONES
- Infecciones por citomegalovirus. Es tan efectivo como el ganciclovir para el tratamiento de la retinitis por CMV en enfermos de SIDA. Se reserva para pacientes con intolerancia a esta última droga. No se ha demostrado la eficacia y la seguridad del foscarnet en el tratamiento de otras infecciones por cito-megalovirus (neumonitis, gastroenteritis), ni en las formas congénitas o neonatales del CMV en pacientes inmunocompetentes.
- Infecciones por herpes virus y varicela-zóster. Enfermos inmunodeprimidos, especialmente con SIDA o tratamiento supresivo con aciclovir por tiempo prolongado, pueden desarrollar infecciones por herpes virus resistentes al aciclovir. El foscarnet sería una opción efectiva para estos casos, aunque puede desarrollarse también resistencia con el tiempo. Asimismo ha sido empleado con éxito en infecciones por el virus varicela-zóster rebeldes al aciclovir.
15. Fármacos antiinflamatorios, antialérgicos e inmunosupresores.
AINE (antiinflamatorios no esteroides)
Los AINE, como el ibuprofeno, tienen efectos analgésicos, antiinflamatorios y antipiréticos. En dosis únicas, los AINE poseen una actividad analgésica comparable a la del paracetamol. A una dosis completa regular, tienen un efecto analgésico y antiinflamatorio duradero, por lo que están indicados en el dolor continuo y regular secundario a inflamación. Las diferencias de actividad antiinflamatoria entre los diferentes AINE son pequeñas, pero existe una gran variabilidad en la respuesta de cada paciente y en la incidencia y tipo de efectos adversos. El ibuprofeno produce menos efectos adversos que otros AINE, pero sus propiedades antiinflamatorias son más débiles. El diclofenaco y el naproxeno (ninguno de los dos están incluidos en la Lista Modelo de la OMS) combinan una actividad antiinflamatoria de moderada potencia con una incidencia de efectos adversos relativamente baja (pero la incidencia es mayor que la del ibuprofeno). El ibuprofeno está indicado para el tratamiento del dolor leve o moderado, y el tratamiento del dolor y la inflamación de la artritis reumatoide y la artritis juvenil. También puede ser útil en cuadros más inespecíficos de dolor de espalda y enfermedades de tejidos blandos. El ibuprofeno también se utiliza para aliviar el dolor y la fiebre en niños. Todos los AINE se deben utilizar con precaución en personas de edad avanzada, trastornos alérgicos, durante la gestación y la lactancia. En pacientes con alteración renal, cardíaca o hepática, se recomienda administrar la menor dosis posible y vigilar la función renal. Los AINE no se deben administrar en pacientes con úlcera péptica activa y es preferible no administrarlos en caso de antecedente de la enfermedad. Los efectos adversos más frecuentes son generalmente gastrointestinales, como náusea, vómitos, diarrea y dispepsia; se han descrito reacciones de hipersensibilidad, como anafilaxia, broncospasmo y erupción cutánea; así como retención de líquidos.
Ibuprofeno
Comprimidos, ibuprofeno 200 mg, 400 mg
Indicaciones: dolor e inflamación en enfermedades reumáticas y otros trastornos musculoesqueléticos, como la artritis juvenil; dolor leve o moderado, incluida la dismenorrea, cefalea; dolor en niños; crisis aguda de migraña (sección 7.1)
Contraindicaciones: hipersensibilidad (como asma, angioedema, urticaria o rinitis) al ácido acetilsalicílico u otro AINE; úlcera péptica activa
Precauciones: alteración renal o hepática (Apéndices 4 y 5); es preferible evitarlo en caso de antecedente de úlcera péptica; enfermedad cardíaca; edad avanzada; gestación y lactancia (Apéndices 2 y 3); defectos de la coagulación; trastornos alérgicos; interacciones: Apéndice 1
Posología:
Dolor leve o moderado, fiebre, trastornos musculoesqueléticos inflamatorios, por vía oral con las comidas o después, ADULTOS 1,2-1,8 g al día distribuidos en 3-4 tomas, que se puede aumentar si es necesario hasta un máximo de 2,4 g al día (3,2 g en caso de enfermedad inflamatoria); dosis de mantenimiento de 0,6-1,2 g al día pueden ser suficientes
Artritis juvenil, por vía oral con las comidas o después, NIÑOS de más de 7 kg, 30-40 mg/kg al día distribuidos en 3-4 tomas
Dolor en niños (no se recomienda en niños de menos de 7 kg), por vía oral con las comidas o después, 20-40 mg/kg al día distribuidos en varias tomas o bien 1-2 años 50 mg 3-4 veces al día, 3-7 años 100 mg 3-4 veces al día, 8-12 años 200 mg 3-4 veces al día
Efectos adversos: trastornos gastrointestinales, como náusea, diarrea, dispepsia, hemorragia gastrointestinal; reacciones de hipersensibilidad como erupción, angioedema, broncoespasmo; cefalea, mareo, nerviosismo, depresión, somnolencia, insomnio, vértigo, tinnitus, fotosensibilidad, hematuria; retención de líquidos (raramente insuficiencia cardíaca precipitante en pacientes de edad avanzada), hipertensión arterial, insuficiencia renal; raramente alteración hepática, alveolitis, eosinofilia pulmonar, pancreatitis, trastornos visuales, eritema multiforme (síndrome de Stevens-Johnson), necrólisis epidérmica tóxica (síndrome de Lyell), colitis, meningitis aséptica.
El paracetamol tiene una eficacia analgésica y antipirética similar a la del ácido acetilsalicílico. Está indicado en el tratamiento del dolor leve o moderado, como la cefalea y las crisis agudas de migraña (sección 7.1) y la fiebre, incluida la pirexia postinmunización. Está especialmente indicado en pacientes en los que los salicilatos u otros AINE están contraindicados, como los asmáticos o con antecedentes de úlcera péptica, o en niños menores de 16 años en los que los salicilatos se deben evitar a causa del riesgo de síndrome de Reye. En general, es preferible al ácido acetilsalicílico, sobre todo en las personas de edad avanzada, porque produce menor irritación gástrica. A diferencia del ácido acetilsalicílico y otros AINE, el paracetamol tiene poca actividad antiinflamatoria, que limita su utilidad para el tratamiento a largo plazo del dolor asociado a inflamación; sin embargo, es útil en el tratamiento de la artrosis, en la que el componente inflamatorio es mínimo. A dosis habituales, los efectos adversos son raros, pero una sobredosificación con una sola dosis de 10-15 g es muy peligrosa, porque puede producir necrosis hepatocelular y, con menor frecuencia, necrosis tubular renal.
Paracetamol
Comprimidos, paracetamol 500 mg
Comprimidos dispersables (Comprimidos solubles), paracetamol 120 mg, 500 mg [no se incluyen en la Lista Modelo de la OMS]
Solución oral, paracetamol 120 mg/5 ml, 125 mg/5 ml, 250 mg/5 ml [las presentaciones de 120 mg/5 ml y de 250 mg/5 ml no están incluidas en la Lista Modelo de la OMS]
Supositorios, paracetamol 60 mg, 100 mg, 125 mg, 250 mg, 500 mg [sólo la presentación de 100 mg está incluida en la Lista Modelo de la OMS]
Indicaciones: dolor leve o moderado como la dismenorrea, cefalea; alivio del dolor en la artrosis y lesiones de tejidos blandos; pirexia como la pirexia postinmunización; crisis aguda de migraña (sección 7.1)
Precauciones: afectación hepática (Apéndice 5); alteración renal; dependencia al alcohol; lactancia (Apéndice 3); sobredosis:sección 4.2.1; interacciones: Apéndice 1
Posología:
Pirexia postinmunización, por vía oral, LACTANTES 2-3 meses, 60 mg seguidos de una segunda dosis, si es necesario, 4-6 horas después; hay que advertir a los padres que consulten al médico si la pirexia persiste tras una segunda dosis
Dolor leve o moderado, pirexia, por vía oral, ADULTOS 0,5-1 g cada 4-6 horas, máximo 4 g al día; NIÑOS menores de 3 meses véase la nota anterior, 3 meses a 1 año 60-125 mg, 1-5 años 120-250 mg, 6-12 años 250-500 mg, estas dosis pueden repetirse cada 4-6 horas si es necesario (máximo 4 dosis en 24 horas)
Dolor leve o moderado, pirexia, por vía rectal, ADULTOS 0,5-1 g; NIÑOS de 1 a 5 años 125-250 mg, 6-12 años 250-500 mg; administrados cada 4-6 horas si es necesario, máximo 4 tomas en 24 horas
NOTA. No se recomienda administrar paracetamol en lactantes menores de 3 meses a menos que esté recomendado por un médico; una dosis de 10 mg/kg (5 mg/kg en caso de ictericia) es adecuado
Efectos adversos: aunque raramente, se ha descrito erupción cutánea y alteraciones hematológicas; importante: lesión hepática (y con menor frecuencia renal) con la sobredosificación
Antialérgicos y fármacos utilizados en la anafilaxia
Los antagonistas de los receptores H1 son conocidos como antihistamínicos. Inhiben las manifestaciones de roncha, prurito, estornudos y secreción nasal características de la alergia. Los antihistamínicos mejoran los síntomas de las reacciones alérgicas, como la urticaria, la rinitis alérgica y la conjuntivitis alérgica; también alivian el prurito de enfermedades cutáneas, como el eccema. Los antihistamínicos se utilizan para tratar alergias a fármacos, alergias a alimentos, picaduras de insectos y algunos de los síntomas de la anafilaxia y el angioedema. En pacientes muy graves no se debería retrasar el tratamiento farmacológico y otros cuidados de soporte (véase después Urgencias alérgicas). Se deben buscar precipitantes específicos y, si se identifican, hay que evitar la reexposición y considerar la desensibilización.
La somnolencia y la sedación son inconvenientes específicos de los antiguos antihistamínicos y hay que advertir al paciente que no conduzca ni maneje maquinaria peligrosa. La administración de otros depresores del sistema nervioso central, como alcohol, barbitúricos, hipnóticos, analgésicos opiáceos, ansiolíticos y neurolépticos puede potenciar los efectos sedantes de los antihistamínicos. Dado que los antihistamínicos interfieren con las pruebas cutáneas de la alergia, se deben retirar por lo menos una semana antes de someterse a una prueba cutánea.
La clorfenamina es un antihistamínico sedante típico clásico. Los nuevos antihistamínicos no producen sedación importante. En la práctica, todos los antihistamínicos tienen la misma eficacia para aliviar los síntomas de las reacciones alérgicas y difieren sobre todo en la intensidad de los efectos sedantes y anticolinérgicos (más correctamente antimuscarínicos). En consecuencia, la selección de un antihistamínico se debe basar en la indicación terapéutica deseada, el perfil de reacciones adversas y el coste.
Los corticoides, como la dexametasona, la hidrocortisona o la prednisolona, alivian o previenen casi todos los síntomas de la inflamación asociada a la alergia. La vía de administración depende del tipo concreto de situación alérgica. Por ejemplo, para una reacción cutánea alérgica leve, el mejor tratamiento puede ser una pomada o una crema de corticoides. Si la reacción cutánea no responde a los corticoides tópicos, puede ser necesario administrar un corticoide por vía oral.
Las reacciones alérgicas de duración limitada y con síntomas leves, como la urticaria o la rinitis alérgica, habitualmente no requieren tratamiento. En cambio, si los síntomas persisten, los antihistamínicos constituyen el tratamiento de elección. Sin embargo, en un episodio agudo de urticaria o en caso de reacciones cutáneas graves, puede ser necesaria una tanda corta de corticoides por vía oral. Los corticoides por vía oral también están se utilizan para tratar las exacerbaciones graves de la urticaria crónica, pero hay que evitar su utilización a largo plazo.
Los corticoides por vía tópica se pueden administrar para reducir la inflamación en la rinitis alérgica, pero sólo se deberían administrar por vía sistémica en esta indicación cuando los síntomas son incapacitantes. El tratamiento prolongado con corticoides se asocia a efectos adversos como retraso del crecimiento en niños, trastornos del equilibrio hidroelectrolítico e incluso edema, hipertensión e hipopotasemia, con osteoporosis, fracturas espontáneas, atrofia cutánea, susceptibilidad aumentada a la infección, trastornos mentales y diabetes mellitus. Para más información sobre los efectos adversos de los corticoides, véase la sección 18.1.
Urgencias alérgicas
El shock anafiláctico y enfermedades, como el angioedema, son urgencias médicas que pueden dar lugar a colapso cardiovascular y/o muerte. Requieren un tratamiento rápido del posible edema laríngeo, broncospasmo o hipotensión. Las personas atópicas son especialmente sensibles. Las picaduras de insectos y algunos alimentos, como huevos, pescado, proteína de leche de vaca, cacahuetes y nueces aumentan el riesgo en personas sensibilizadas. Las sustancias terapéuticas que se asocian especialmente a un riesgo de anafilaxia son productos sanguíneos, vacunas, preparados hiposensibilizantes (alergenos), antibióticos (sobre todo penicilinas), inyecciones de hierro, heparina y fármacos bloqueantes neuromusculares. El ácido acetilsalicílico y otros antiinflamatorios no esteroides (AINE) pueden producir broncoconstricción en pacientes sensibles a los leucotrienos. En caso de alergia a un fármaco, la vía de administración parenteral se asocia a un riesgo mayor de anafilaxia. Cuando se inyecta un fármaco con riesgo de reacción anafiláctica, hay que disponer siempre de los medios de reanimación.
El tratamiento de primera línea de una reacción alérgica grave se basa en administrar epinefrina (adrenalina), mantener la vía aérea abierta (con respiración asistida si es necesario), y restablecer la presión arterial (con el paciente tumbado en el suelo y los pies elevados). Hay que administrar epinefrina (adrenalina) de manera inmediata por inyección intramuscular con el fin de producir vasoconstricción y broncodilatación, y la inyección se debe repetir si es necesario a intervalos de 5 minutos hasta que la presión arterial, el pulso y la función respiratoria se hayan estabilizado. Si hay shock cardiovascular con circulación inadecuada, se debe administrar epinefrina (adrenalina) con precaución mediante una inyección intravenosa lenta de una solución diluida. La administración de oxígeno también es de vital importancia.
Un antihistamínico, como la clorfenamina, constituye un tratamiento adyuvante útil administrada tras la inyección de epinefrina (adrenalina) y se continúa durante 24 a 48 horas para reducir la gravedad y la duración de los síntomas y prevenir la recidiva. Un corticoide intravenoso, como la hidrocortisona, tiene un inicio de acción prolongado de varias horas, pero se debe administrar en pacientes graves para ayudar a prevenir el deterioro posterior.
La administración de líquidos por vía intravenosa, un vasopresor intravenoso, como la dopamina, aminofilina intravenosa, o un broncodilatador inyectado o nebulizado como el salbutamol, constituyen otros tratamientos de la anafilaxia.
Pasos en el tratamiento de la anafilaxia:
1. Simpaticomimético
Epinefrina (adrenalina) por inyección intramuscular mediante inyección de epinefrina 1:1.000, ADULTOS y ADOLESCENTES, 500 microgramos (0,5 ml); LACTANTES menores de 6 meses 50 microgramos (0,05 ml); NIÑOS de 6 meses a 6 años 120 microgramos (0,12 ml), 6-12 años 250 microgramos (0,25 ml)
NOTA. Las dosis anteriores se pueden repetir varias veces si es necesario a intervalos de 5 minutos, según la presión arterial, el pulso y la función respiratoria.
Si la circulación es inadecuada, por inyección intravenosa lenta mediante una inyección de epinefrina 1:10.000 (administrada a una velocidad de 1 ml/min), ADULTOS 500 microgramos (5 ml); LACTANTES 10 microgramos/kg (0,1ml/kg), administrada durante varios minutos
2. Funciones vitales
Se debe mantener una vía aérea abierta; administrar oxígeno por mascarilla, restablecer la presión arterial (tumbar al paciente en el suelo, elevar los pies)
3. Antihistamínico como la clorfenamina por inyección intravenosa durante 1 minuto, ADULTOS 10-20 mg, que se pueden repetir si es preciso (dosis máxima total de 40 mg en 24 horas)
4. Corticoides como hidrocortisona por inyección intravenosa lenta, ADULTOS 100-300 mg; LACTANTES hasta 1 año, 25 mg; 1-5 años, 50 mg; 6-12 años, 100 mg
5. Líquidos por vía intravenosa: hay que iniciar la infusión con cloruro sódico (0,5-1 litro durante la primera hora)
6. Si el paciente presenta síntomas similares a los del asma, hay que administrar salbutamol 2,5-5 mg por nebulización o aminofilina 5 mg/kg por inyección intravenosa durante 20 minutos como mínimo
Antihistamínico
Clorfenamina, maleato
La clorfenamina es un antihistamínico sedante representativo. Hay varios fármacos alternativos
Comprimidos, maleato de clorfenamina 4 mg
Elixir (Solución oral), maleato de clorfenamina 2 mg/5 ml [no se incluye en la Lista Modelo de la OMS]
Inyección (Solución para inyección), maleato de clorfenamina 10 mg/ml, ampolla 1 ml
Indicaciones: alivio sintomático de la alergia, rinitis alérgica (fiebre del heno) y conjuntivitis, urticaria, picaduras de insectos y prurito de etiología alérgica; adyuvante en el tratamiento de urgencia del shock anafiláctico y el angioedema grave
Contraindicaciones: hipertrofia prostática, retención urinaria; íleo o obstrucción piloroduodenal; glaucoma; niños menores de 1 año
Precauciones: gestación y lactancia (Apéndices 2 y 3); afectación renal y hepática (Apéndices 4 y 5); epilepsia; interacciones: Apéndice 1
TAREAS ESPECIALIZADAS. Puede afectar la capacidad para realizar tareas especializadas, por ejemplo manejar maquinaria, conducir
Posología:
Alergia, por vía oral, ADULTOS 4 mg cada 4-6 horas (máximo 24 mg al día); NIÑOS menores de 1 año no está recomendada, 1-2 años 1 mg dos veces al día, 2-5 años 1 mg cada 4-6 horas (máximo 6 mg al día), 6-12 años 2 mg cada 4-6 horas (máximo 12 mg al día)
Reacciones alérgicas, por inyección subcutánea o intramuscular, ADULTOS 10-20 mg, que se pueden repetir si es necesario (máximo 40 mg en 24 horas); por inyección subcutánea NIÑOS 87,5 microgramos/kg, que se pueden repetir si es necesario hasta 4 veces al día
Anafilaxia (adyuvante), por inyección intravenosa durante 1 minuto, ADULTOS 10-20 mg; NIÑOS menores de 1 año 250 microgramos/kg, 15 años 2,5-5 mg, 6-12 años 5-10 mg
Efectos adversos: somnolencia (raramente, estimulación paradójica con dosis altas, en niños o en personas de edad avanzada), hipotensión, cefalea, palpitaciones, alteración psicomotora, retención urinaria, sequedad de boca, visión borrosa, trastornos gastrointestinales; disfunción hepática; alteraciones hematológicas; también erupción cutánea y reacciones de fotosensibilidad, sudoración y temblor, reacciones de hipersensibilidad (como broncospasmo, angioedema, anafilaxia); las inyecciones pueden ser irritantes
Simpaticomimético
Epinefrina (adrenalina)
Inyección (Solución para inyección), epinefrina (como clorhidrato o hidrógeno tartrato) 1 mg/1 ml; ampolla 1 ml
Indicaciones: reacción anafiláctica grave; angioedema grave; paro cardíaco (sección 12.2)
Precauciones: hipertiroidismo, hipertensión, diabetes mellitus, cardiopatía, arritmias, enfermedad vascular cerebral; segunda fase del parto; edad avanzada; interacciones: Apéndice 1
Posología:
Atención: Se utilizan diferentes diluciones de epinefrina en inyección para diferentes vías de administración
Anafilaxia, por inyección intramuscular o subcutánea de inyección de epinefrina a 1:1.000, véanse Pasos en el tratamiento de la anafilaxia para las dosis
Anafilaxia, por inyección intravenosa lenta de inyección de epinefrina a 1:10.000. Esta vía se debe reservar para pacientes graves en los que no se puede asegurar que la circulación y absorción en la zona de inyección intramuscular sean adecuadas, véanse Pasos en el tratamiento de la anafilaxia para las dosis
Efectos adversos: se ha descrito taquicardia y arritmias, hipertensión, temblor, ansiedad, sudoración, náusea, vómitos, debilidad, hiperglucemia, mareo, edema pulmonar; cefalea frecuente
Corticoides
Dexametasona
Comprimidos, dexametasona 500 microgramos, 4 mg [no se incluye en la Lista Modelo de la OMS]
Inyección (Solución para inyección), fosfato de dexametasona (como sal sódica), 4 mg/ml, ampolla de 1 ml
Indicaciones: adyuvante en el tratamiento de urgencia de la anafilaxia; supresión a corto plazo de la inflamación en trastornos alérgicos; para otras indicaciones, véase la sección 18.1
Contraindicaciones: infección sistémica no tratada (excepto en situación que amenaza la vida); administración de vacunas con virus vivos
Precauciones: aumento de la susceptibilidad y la gravedad a la infección; activación o exacerbación de la tuberculosis, amebiasis, estrongiloidiasis; riesgo de varicela grave en pacientes no inmunes (en caso de exposición a la varicela se requiere la inmunoglobulina de la varicela-zoster); evite la exposición al sarampión (en caso de exposición posiblemente se requiere inmunoglobulina normal); diabetes mellitus; úlcera péptica; hipertensión; para más precauciones relativas al tratamiento prolongado con corticoides, véase la sección 18.1
Posología:
Alergia (uso a corto plazo), por vía oral, ADULTOS y NIÑOS, dosis habitual 0,5-10 mg al día en dosis única por la mañana
Anafilaxia, por inyección intravenosa lenta o infusión, ADULTOS 0,5-20 mg; NIÑOS 200-500 microgramos/kg
Efectos adversos: náusea, dispepsia, malestar, hipo; reacciones de hipersensibilidad incluida la anafilaxia; irritación perineal tras la administración intravenosa; para efectos adversos asociados al tratamiento prolongado con corticoides, véase la sección 18.1
Hidrocortisona
Inyección (Polvo para solución para inyección), hidrocortisona (como succinato sódico), vial 100 mg
Indicaciones: adyuvante en el tratamiento de urgencia de la anafilaxia; enfermedades cutáneas inflamatorias (sección 13.3); enfermedad inflamatoria intestinal (sección 17.4); insuficiencia adrenocortical (sección 18.1)
Contraindicaciones: no relevantes en el tratamiento de urgencia, pero para las contraindicaciones relativas al uso prolongado, véase la sección 18.1
Precauciones: no relevantes en el uso de urgencia, pero para las precauciones relativas al uso prolongado, véase la sección 18.1
Posología:
Anafilaxia, por inyección intravenosa lenta en dosis única, véase antes Pasos en el tratamiento de la anafilaxia
Efectos adversos: para los efectos adversos asociados al tratamiento prolongado con corticoides véase la sección 18.1
Prednisolona
La prednisolona es un corticoide representativo. Hay varios fármacos alternativos
Comprimidos, prednisolona 5 mg, 25 mg
Indicaciones: supresión a largo plazo de la inflamación en enfermedades alérgicas; supresión a largo plazo (sección 18.1); enfermedad maligna (sección 8.3); ojo (sección 21.2)
Contraindicaciones: infección sistémica no tratada; administración de vacunas con virus vivos
Precauciones: aumento de la susceptibilidad y la gravedad a la infección; activación o exacerbación de la tuberculosis, amebiasis, estrongiloidiasis; riesgo de varicela grave en pacientes no inmunes (en caso de exposición a la varicela se requiere la inmunoglobulina de la varicela-zoster); evite la exposición al sarampión (en caso de exposición posiblemente se requiere inmunoglobulina normal); diabetes mellitus; úlcera péptica; hipertensión; para más precauciones relativas al tratamiento prolongado con corticoides, véase la sección 18.1
Posología:
Alergia (uso a corto plazo), por vía oral, ADULTOS y NIÑOS, inicialmente hasta 10-20 mg al día en dosis única por la mañana (en alergia grave hasta 60 mg al día como una tanda corta de 5-10 días)
Efectos adversos: náusea, dispepsia, malestar, hipo; reacciones de hipersensibilidad incluida la anafilaxia; para efectos adversos asociados al tratamiento prolongado con corticoides


Comentarios
Publicar un comentario